תסמונת גילין בארה (GBS)
מילים נרדפות במובן הרחב יותר
- Polyradiculoneuritis חריף
- פולינאוריטיס
- תסמונת לנדרי-גווילין-בארה-סטרול
- פוליאדיקוליטיס
- נוירופתיה אידיופטית
- תסמונת קוסמאול-לנדרי
- GBS
אנגלית: תסמונת גווילין-בארה, פוליאדיקולוריאורופתיה דלקתית חריפה (AIDP)
הַגדָרָה
תסמונת Guillain-Barré היא הפרעה נוירולוגית המבוססת על פירוז של סיבי עצב.
ישנן שתי פסגות שכיחות סביב גיל 25 ו 60. גברים נפגעים בתדירות גבוהה יותר מאשר נשים.
התדירות של תסמונת גווילין-בארה היא 1-2 / 100,000 לשנה.
הִיסטוֹרִיָה
צורת המחלה המתקדמת במהירות עם השיתוק החמור ביותר תוך יום-יומיים רגליים, עני, צוואר ו שרירי הנשימה תואר כבר בשנת 1859 על ידי ז'אן-בפטיסט-אוקטבה לנדרי דה-ת'זילט (1826 - 1865).
הוא כתב דוח על עשרה מטופלים עם שיתוק עולה חריף. מסיבה זו, כאשר הניתוחים הקשים של תסמונת גווילין-ברה מתפתחים במהירות רבה במיוחד, שיתוק אדמה נֱאֶמַר.
ארנסט פון ליידן (1832-1910), כבר בשנת 1880, הבחין בין "חיידקים עצביים מרובים וחריפים" כמחלות דלקתיות ראשוניות בתהליכי העצב ומחלות ראשוניות של חוט השדרה, בעיקר פוליו-מיאליטיס (פוליומיאליטיס).
ה תסמונת גווילין-בארה צריך בעצם תסמונת גווילין-בארה-סטרול להיקרא. בשנת 1916, ז'ורז 'גווילין, ז'אן אלכסנדר בארה ואנדרה סטרול היו הראשונים שתיארו את האופייני לתסמונת גווילין-בארה. רמות חלבון מוגברות עם ספירת תאים רגילה (ניתוק ציטו-אלבומינלי) im מי עצבים (משקאות חריפים) של חולה הסובל מ radiculoneuritis חריפה (דלקת בשורשי העצבים).
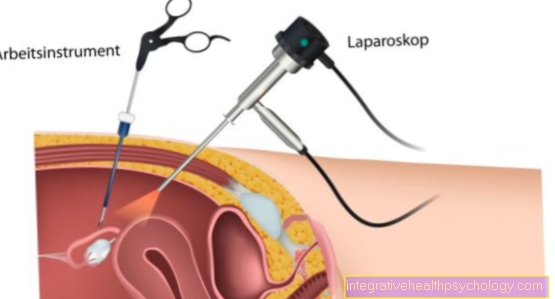
אוסף מי עצבים (ניקוב ליקר) לכביכול אבחון CSF הומצא בשנת 1891 על ידי המתמחה הגרמני היינריך אירנאוס קווינקה.
הדו"ח הגדול יותר הראשון של השינויים האנטומיים-פתולוגיים בתסמונת גווילין-בארה / GBS פורסם על ידי W. Haymaker ו- J.W. קרנואן הרכיב.
במחלוקת על הסיבה דובר מוקדם על המונח "זיהומיות" או "ראומטי". אלפרד בנווארת '(1903-1970) והיינריך פיט (1887-1964) התבטאו בעד סיבה אלרגית-היפררגית בראשית שנות הארבעים. אז כבר חשדת כי חיוני מעורבות מערכת החיסון.
בשנת 1956 תיאר מילר פישר הקנדי צורה אחרת של המחלה. הוא דיווח על מהלך המחלה אצל שלושה חולים, אלה חריפים שיתוק של שרירי העיניים, הפרעה בתנועות היעד (אטקסיה) וחוסר ברפלקסים בשרירים בזרועות וברגליים.
מטופל אחד עבר גם שיתוק שרירי פנים. ההחלמה הייתה ספונטנית בקרב שלושת החולים.
שנתיים לאחר מכן תיאר ג'יי ה 'אוסטין אחת צורה כרונית המחלה הידועה כיום כ- CIDP דלקת-דלקת נגד כרונית דלקתית כרונית.
סיכום
תסמונת גווילאן-בררה (GBS) היא הפרעה נוירולוגית הנובעת מפירוק דמיליני סיבי עצב מבוסס. כאן הם מפסידים תא עצב שכבת הבידוד שלהם, הדומה לכבל חשמל, לפיו תא העצב מאבד את תפקידו בהעברת מידע.
הסיבה אינה מובנת לחלוטין. נדונים על תגובה אוטואימונית ותגובות נוירואלרגיות לזיהומים קודמים.
באופן עקרוני, תסמונת גווילין-בארה יכולה להופיע בכל גיל, אך בעיקר סביב גיל 25 ו -60.
בדרך כלל המחלה מתחילה 2-4 שבועות לאחר זיהום בדרכי הנשימה העליונות או בדרכי העיכול.
התסמינים הראשונים הם כאב גב, חוסר תחושה ורגשויות לא נורמליות באזור רגליים. אחריה באה חולשה מוטורית סימטרית ברובה, כאבי שרירים, קשיי הליכה ועמידה.
השיתוק העולה מלמטה יכול להוביל לשיתוק נשימתי ולדום לב, ולכן אוורור ו קוצב לב עשוי להיות הכרחי.
האבחנה נעשית באמצעות תשאול אינטנסיבי, בדיקה גופנית-נוירולוגית וניקוב של מים עצביים (אבחון CSF) הציבה.
הטיפול הוא סימפטומטי תחת פיקוח רפואי אינטנסיבי. הדרגות עדיפות שולטות.
חולים מבוגרים וחולים עם תקופות אוורור ארוכות (יותר מחודש) סובלים מהפרוגנוזה גרועה יותר. עד 4% מהמטופלים סובלים מפיגוע לאחר חודשים עד שנים וחולים שוב.
גורם שורש
הסיבה לתסמונת גווילין-בארה לא נקבעה באופן סופי. נראה כי תגובה אוטואימונית מתרחשת, כלומר מערכת החיסון עצמה תוקפת את הרקמה של הגוף עצמו.
בתסמונת גווילין-בארה (GBS), בדיקה מיקרוסקופית של דגימות רקמות חושפת דלקת וחדירה עם תאי חיסון מסוימים (כולל מקרופאגים) באזור נדן העצבים.
.jpg)
איור של תא עצב
- דנדריטים
- גוף התא
- אקסון עם נדן מדולרי, המותקפים ב- GBS
- גרעין התא
מידע נוסף על מבנה תא עצב תחת הנושא שלנו: תא עצב
זה מוביל להתפוררות של נדן התוואי מהשורשים הקדמיים והאחוריים של ה עמוד שדרה (Polyradiculitis) והעצבים ההיקפיים הנלווים אליו (Polyneuritis), האחראים על השרירים והרגישות.
תוכל למצוא מידע נוסף בנושא שלנו: עמוד שדרה
הסבר אפשרי נוסף לתסמונת גווילין-בארה (GBS) הוא תגובה נוירואלרגית לתגובות ויראליות קודמות (למשל וירוס אפשטיין בר, נגיף Varicella zoster) או זיהומים חיידקיים (למשל קמפילובקטר ג'ג'וני, mycoplasma, leptospira, rickettsial).
תסמינים
לעתים קרובות, 2-4 שבועות לאחר התחלת זיהום בדרכי הנשימה העליונות או בדרכי העיכול
- כאבי גב לא אופייניים
- מעל הכל paresthesia הוסר ממרכז הגוף (paresthesia distal)
- קהות כפות הרגליים
- ואז חולשה סימטרית מוטורית של הרגליים (הליכה קשה או בלתי אפשרית)
- כאבי שרירים (אלרגיה)
- כאב הנובע משורשי העצב ופגום הקואורדינציה בעת עמידה והליכה עקב חוסר רגישות עמוקה (אטקסיה).
השיתוק גדל מלמטה למעלה למעלה לפרפלגיה גבוהה (טטראפליה), בה לא ניתן להזיז ידיים ולא רגליים. אם מדובר בסרעפת, גם הנשימה תיכשל וצריך לאוורר את המטופל.
שיתוק נשימתי מתרחש אצל כ 20% מהמטופלים. עצבי הגולגולת (דלקת עצבים גולגולתית) יכולים להיות מעורבים גם הם ולהוביל להפרעות בליעה ושיתוק פנים (שיתוק פנים). שיתוק הפנים מביא לקושי בדיבור ולעיסה, כמו גם ירידה בזרימת הדמעות וירידה בהפרשת הרוק. הפרעות בתנועות עיניים הן גם נדירות.
קרא עוד בנושא זה בכתובת: שיתוק פנים
מערכת העצבים הבלתי רצונית (האוטונומית, הצמחית) מושפעת גם היא. תסמינים צמחיים הם הפרעות בהפרשת זיעה, הפרעות בקצב הלב, לחץ דם ותנודות טמפרטורה, הפרעות בתנועת התלמידים (מערכת pupillomotor), רמות סוכר גבוהות מדי בדם (היפרגליקמיה) והפרעות בריקון השלפוחית והמעי.
שיא המחלה הוא אצל 90% מהמטופלים תוך 3-4 שבועות.
אִבחוּן
היסטוריה (אנמנזה): בפרט, זיהומים קודמים ובלתי ספציפיים בדרכי הנשימה או בדרכי העיכול ממלאים כאן תפקיד.
חקירה מ- מערכת עצבים ניתן להבחין בכישלונות שרירים (שיתוק, paresis), חוסר רפלקסים (areflexia) והפרעות חושיות.
איסוף ובדיקת מי עצבים (ניקוב CSF לאבחון CSF): מים עצביים צלולים, ספירת תאים רגילה עד מעט מוגברת, סוכר רגיל, חלבון מוגבר ל> 100 מג / ד"ל עם סימנים של הפרעת מחסום (מה שמכונה ניתוק ציטוא-אלבומינלי הוא טיפוסי).
מהירות הולכת העצבים (NLG) מואטת באופן חלקי עד לנקודת בלוק ההולכה.
ה אלקטרומוגרפיה (EMG), איתו ניתן להקליט את פעילות השריר, מראה על אספקה לא מספקת או חסרה של השרירים עם אותות עצביים (סימני דמע).
בעזרת הסרת רקמות מעצב (ביופסיה עצבית) ניתן לאתר פירוק עצבים מתחת למיקרוסקופ (היסטולוגית / פתולוגית).
גילוי פתוגן (קמפילובקטר ג'ג'וני, נגיף אפשטיין-באר, נגיף Varicella zosterMycoplasma, leptospira, rickettsia) בדם מצליחים במקרים מסוימים.
תֶרַפּיָה
הטיפול הוא סימפטומטי תחת פיקוח רפואי אינטנסיבי. כלומר, בעיקר הפונקציה של לֵב ו ריאות מנוטרים ברציפות.
במידת הצורך, א קוצב לב ו אוורור נחוץ. ה תְזוּנָה יתכן שיהיה צורך להבטיח באמצעות מתן חומרים מזינים ונוזלים דרך וריד (חליטות).
יתר על כן, פיזיותרפיה, טיפול פסיכולוגי ומניעה מונעת נגד פצעי לחץ, היווצרות קריש דם (פַּקֶקֶת), מקשחים משותפים (חוזים) ו- זיהום ריאות (דלקת ריאות) רכיבי טיפול חשובים.
ה טיפול רפואי מורכב מתן מינון גבוה של נוגדנים (אימונוגלובולין G-0.4 גרם / ק"ג משקל גוף / יום) דרך וריד במשך 5 ימים.
תכשירים לקורטיזון משמשים רק בצורה כרונית של תסמונת גווילין-בארה.
אם המחלה מתקדמת ויכולת ההליכה מוגבלת מאוד (מרחק הליכה פחות מ- 5 מ 'ללא עזרה), פלספרזה מתבצעת 5 פעמים כל יומיים.
בתוך ה פלסמפרזיס נוזל הדם (פלזמה) מופרד מתאי הדם. ואז ניתן לנקות את הפלזמה ולהחזיר אותה למטופל יחד עם התאים.
לחלופין, ניתן להחזיר את התאים יחד עם פלזמה זרה, תחליפי פלזמה וכו '. הפלזמפרזיס מוביל לפתרון מהיר יותר של הסימפטומים ולזמן אוורור קצר יותר.
תַחֲזִית
ההתאוששות נמשכת שבועות עד חודשים.
הליקויים הנוירולוגיים נסוגים בסדר הפוך. קטלניות (קטלניות) תלויה בטיפול והיא היום פחות מ 5%.
הפרוגנוזה שלילית אם אתה זקוק לאוורור במשך יותר מחודש. בכ -70% מהמקרים, תסמונת גווילין-בראה מתרפאת עם חולשות מוטוריות וחסרות רפלקס, אך ללא הפרעה לחיי היומיום. 5-15% שומרים על מוגבלויות.
בסביבות 4% המחלה פורצת שוב (הישנות) לאחר חודשים או שנים.
סיבוכים
של ה דום לב (אסיסטול) הוא סיבוך של תסמונת גווילין-ברה, אשר נגרמת על ידי הפרעת הולכה של תאי העצב שבלב.
בשל השינויים הפתולוגיים בסיבי העצבים המיוחדים (נוירופתיה אוטונומית), האחראים על קצב לב המתאים למצב, הלב יוצא מהקצב. ההשלכות הן הפרעות בקצב הלבשם הלב פועם מהר מדי (טכיקרדיה), לאט מדי (ברדיקרדיה) או מפסיק לפעום כלל (אסיסטול). במצב זה קוצב לב או החייאה (הַחיָאָה) להיות נחוצים.
מכיוון שהשינוי הפתולוגי בסיבי העצבים המיוחדים (נוירופתיה אוטונומית) משפיע לא רק על אותם סיבים שמושכים ללב, אלא גם למשל. אלה שהולכים ריאה משיכה, שיתוק נשימתי יכול להופיע גם. אם זה המקרה, יש לאוורר את המטופל כדי להבטיח אספקה מספקת של חמצן.
שיתוק (paresis) המתרחש בתסמונת גווילין-בארה יכול להוביל היווצרות קריש דם / פקקת ו תסחיף ריאתי לבוא מכיוון שחוסר התנועה נוטה לגרום לדם להתקרש.
היעדר פעילות גופנית מעודד התפתחות של פצעי לחץ (פצעי מיטה, פצעי מיטה), קשיי מפרקים (התכווצויות) ודלקת ריאות.
סיבות אלטרנטיביות
סיבות אלטרנטיביות הגורמות לתסמינים / תלונות דומות (אבחנות דיפרנציאליות רפואיות):
- פוליו-מיאליטיס חריף (פוליו)
- Panarteritis nodosa
- סרקויד
- צורות רעילות של פוליאנאורופתיה
- מיאסטניה גרוויס
- דלקת המוח לא טיפוסית

.jpg)