היפרליפידמיה
הַגדָרָה
התנאי היפרליפידמיה מורכב מ"היפר "(יותר מדי, מופרז)," ליפיד "(שומן) ו" -מיה" (בדם) ומתאר עודף שומנים בדם. בשימוש נפוץ, המונח "שומנים בדם גבוה" בשימוש.
בדם נמצאים שומנים שונים: שומנים ניטרליים, כולסטרול ו ליפופרוטאינים. ליפופרוטאינים הם חלקיקי חלבון המעבירים שומנים בדם. ישנן קבוצות משנה שונות מהן.
סיבות
א היפרליפידמיה הוא למעשה א סימפטום מצב רפואי בסיסי או סימפטום של עומס יתר מטבולי. חילוף החומרים יכול לעבור תזונה לקויה (יותר מדי קלוריות, שומן רב מדי) ואחת אורח חיים שלילי להעמיס יתר ללא פעילות גופנית מספקת. לדוגמה, רמת השומנים הנייטרלים בדם כבר יורדת תנועה אתלטית ייחודית מ. רמת השומנים הנייטרלים נקבעת במידה רבה על ידי הדיאטה. של ה רמות כולסטרול בדם, לעומת זאת, זה בעיקר תורשתית מותנה ויכולים להיות מושפעים רק במידה פחותה מהתזונה.
היפרליפידמיה היא תסמין נפוץ של תסמונת מטבולית, גם לזה הַשׁמָנָה, סובלנות לגלוקוז או תנגודת לאינסולין לקויה סוכרת ו לחץ דם גבוה שייכים. בתסמונת מטבולית הם כן שומנים ניטרליים וה רמת הכולסטרול LDL עולה, הטוב" כולסטרול HDL אבל מושפל. היפרליפידמיה במהלך ההיריון תקינה לחלוטין עקב שינוי המטבוליזם במידה מסוימת.
למידע נוסף על הנושא כאן: הפרעת מטבוליזם בשומנים
גורמים אחרים להיפרליפידמיה הם גבוהים צריכת אלכוהול, כרוני מחלות כבד וכליות או אחד תת פעילות של בלוטת התריס. לוקח שונים תרופות יכול גם לגרום ל hyperlipidemia. זה כולל תכשירים לקורטיזון, חוסמי בטא, ה גלולות למניעת הריון ו תכשירים להחלפת הורמונים אצל נשים לאחר גיל המעבר.
רמות השומנים בדם עולה אצל הגיל. הנה זה סיכון גבוה יותר לגברים מאשר לנשים: העלייה הקשורה לגיל ברמות הכולסטרול (במיוחד כולסטרול LDL "רע") מתרחשת מהר יותר עבורן. בנוסף, בגלל גורמים גנטיים יש להם רמה נמוכה יותר של הכולסטרול HDL ה"טוב ".
בנוסף לצורות אלה של מחלה, תזונה או אורח חיים הופעלו היפרליפידמיה יש עדיין מגוון רחב של היפרליפידמיה תורשתית. זה מה שקורה עם מִשׁפַּחתִי היפרכולסטרולמיה דרך ירושה נזק גנטי גורם להיווצרותם של פחות קולטני LDL על תאים, וגורמים ל- LDL להצטבר בדם. ברוב המקרים מחלה זו עוברת בירושה באמצעות גנים שונים, והיא משפיעה על כ- 0.2% מהאוכלוסייה. ירושה באמצעות גן אחד בלבד אפשרית גם כן. זה משפיע על אדם אחד במיליון.
תסמינים
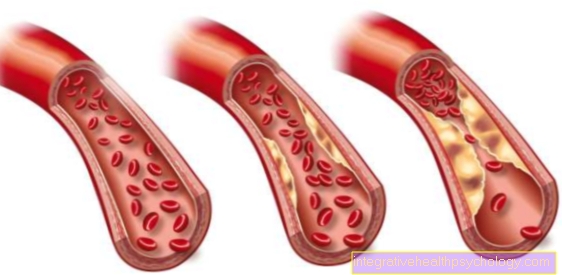
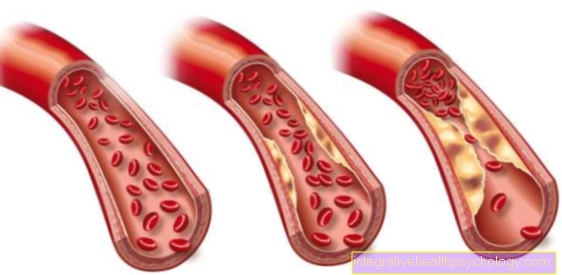
השומנים בדם נמצאים שומנים "טובים" ו"רעים " שהוקצה. ה כולסטרול HDL הוא הכולסטרול "הטוב". הנציג החשוב ביותר של השומנים "הרעים" הוא זה כולסטרול. כמו כל השומנים ה"רעים "האחרים, זה מעלה את הסיכון לאחד טרשת עורקים (התקשות העורקים). התקשות העורקים לרוע המזל נותרה ללא סימפטומים למשך זמן רב מאוד. מחלות משניות מופיעות רק כאשר העורקים מסולקים בצורה קיצונית. לפיכך, ההיפרליפידמיה נמשכת לעתים קרובות זמן רב לא מזוהה.
הפרעות הנגרמות כתוצאה מהיפר-ליפידמיה כוללות את כל המחלות הנגרמות כתוצאה מהתקשות העורקים. בלב זה זה CHD (מחלת לב כלילית). KHK משפיע על עורקים כליליים ומוביל ל אספקת חמצן לקויה לשריר הלבשנמצאים ב התקפות אנגינה מביע. של ה התקף לב היא תוצאה נוספת של מחלת לב כלילית.
תוצאה אפשרית נוספת של התקשות העורקים היא שבץ (שָׁבָץ). על הרגליים התקשות העורקים מתבטאת כ PAOD (מחלת עורקים היקפית). ה- PAOD גורם הפרעות במחזור הדם של הרגליים ומורגש בכאב בזמן ההליכה.
במקרה של היפרליפידמיה בולטת, א דלקת בלבלב לְהִתְעוֹרֵר. עודף השומנים יכול להצטבר בכבד, אחד כבד שומני מתעורר. תסמינים פחות נפוצים הם משקעים של כולסטרול בגידים ובעורמה כמו קסנטומה מכונה. הפקדות על העפעפיים נקראים xanthelasma, המשקעים בעין נקראים "Arcus lipoides cornea". עם זאת, מרבצים אלה יכולים להופיע גם בקרב חולים עם רמות שומנים בדם רגילות ואינם סימפטום מוחלט של היפרליפידמיה.
תֶרַפּיָה

מטרת הטיפול בשעה היפרליפידמיה האם ה ירידה ברמות השומנים בדם. השומנים הנייטרליים צריכים להגיע לערכים הנמוכים מ -150 מ"ג / ד"ל (1.7 מ"מ / ל"ל), הכולסטרול LDL, תלוי בפרופיל הסיכון של המטופל, מתחת ל -70 מ"ג / ד"ל (1.8 מ"מ / ל"ל) או מתחת ל 115 מ"ג / ד"ל (3 מ"מ / ל"ל) ) כמות.
ה כולסטרול HDL "טוב" צריך להיות מעל 40 mg / dl לגברים ומעל 50 mg / dl לנשים. HDL זה בשביל החזרת הכולסטרול לכבד אחראי ולכן מוריד זאת סיכון לטרשת עורקים.
ה מידה ראשונה להוריד את רמות השומנים בדם זה בריא תְזוּנָה ו אורח חיים בריא. על המטופלים לאכול תזונה מאוזנת, להימנע מהמזון המהיר עתיר הקלוריות והשומן עָשָׁן לוותר ולוותר תרגיל מספיק לכבד, לחשוב היטב. אפילו 30 דקות של פעילות גופנית ביום מורידים את השומנים הנייטרלים ואת ה- LDL "הרע" ומגדילים את "הטובים" HDL. מותאם תזונה לכבד שומני יכול לגרום לתסמין הזה של שומנים בדם מוגבר להיעלם.
ה נטבע שומן תזונתי צריך להיות מלווה על ידי מתאים טיפול תזונתי יופחתו עד פחות מ -30% מכלל הקלוריות והועברו משומנים מהחי לבעלי חיים. לאכילת דגים באופן קבוע יש השפעה חיובית עליכם בגלל חומצות השומן הטובות באומגה 3 היפרליפידמיה הַחוּצָה.
על המטופלים פחמימות מורכבות (דגנים מלאים) והרבה חֶלְבּוֹן לאכול הרבה פירות וירקות. במקרה של רמות כולסטרול גבוהות, יש לשים לב לצריכת הכולסטרול עם המזון, אשר לא יעלה על 300 מ"ג ליום. לדוגמא, חלמון ביצה כבר מכיל כ -270 מ"ג כולסטרול.
בְּ שומנים ניטרליים מוגברים בנוסף לטיפים הכלליים לתזונה, הימנעות מאלכוהול ומעבר אליו 5 ארוחות קטנות יותר מומלץ מדי יום (במקום שלוש). תזונה בריאה מורידה את רמות הכולסטרול ב 20-60 מ"ג לד"ל. זה גם משפר את התגובה לתרופות.
בנוסף, גורמים מפעילים צריכים להיות היפרליפידמיה לחסל: א סוכרת צריך להיות מותאם היטב ואחד תת פעילות של בלוטת התריס להיות מטופלים. חולי השמנת יתר צריכים לרדת במשקל. בנוסף, על החולים להימנע מאלכוהול. יותר גורמי סיכון כמו אחד מהם לחץ דם גבוה יש לטפל בתרופות במידת הצורך.
יכול באמצעות דיאטה מודעת דיכאון לא מספיק אם מושגות רמות השומנים בדם, ניתן להשתמש בתרופות לטיפול בהיפרליפידמיה. ה תרופות להורדת כולסטרול היעילות ביותר בשוק הם אלה סטטינים. הם מעכבים את האנזים המפתח בסינתזת הכולסטרול, HMG-CoA reductase. כתוצאה מכך, פחות תאי כולסטרול מיוצרים בתאים והתאים נוטלים יותר כולסטרול מזרם הדם. סטטינים מורידים את הסיכון לכל מחלות טרשת עורקים (למשל התקף לב, שבץ מוחי). עם זאת, ההיענות לסטטינים יכולה להיות שונה מאוד בקרב חולים שונים. עם זאת, סטטינים מקיימים אינטראקציה עם תרופות רבות אחרות (למשל verapamil) ויכולות להיות תופעת לוואי כאבי שרירים או חולשה הדק. במקרים נדירים עלולה להתרחש rabdomyolysis מסכן חיים (פירוק סיבי שריר).
תרופות אחרות המשמשות בטיפול היפרליפידמיה הם ה חומצה מרה קלסר קולסטירמיןאשר ניתן לשלב עם אלה אם אפקט הסטטינים אינו מספיק. תרופות אחרות הן עזיטימיבה (מעכב את ספיגת הכולסטרול) ו- רטט (אסור לשלב סטטינים).
א שיטה חדשה יותר, שניתן להשתמש בנוסף לטיפול תרופתי בהיפרליפידמיה קשה, הוא אפרת שומניםשנעשה פעם בשבוע. הנה ה עודף שומנים בדם מהדם סונן.
אִבחוּן
אבחון א היפרליפידמיה הוא דרך א איסוף דם הציבה. יש לתת לחולים דגימות דם לפני איסוף הדם 12 שעות מפוכחות על מנת לא לזייף את ערכי השומנים בדם באמצעות מזון שנבלע. הסקר מתבצע על ידי רופא המשפחה מגיל 35. הבדיקה כוללת קביעת סך הכל כולסטרול ו des כולסטרול HDL. נדרש סינון רגיל חולים עם גורמי סיכון לטרשת עורקים בוצע, למשל בשעה חולי סוכרת.
הסקר של מצב שומנים מלא חורג מההקרנה הרגילה: בנוסף לכולסטרול HDL וסך הכולסטרול נקבעים גם השומנים הנייטרלים בדם. מערכים אלה, כמות הכולסטרול LDL יחושבו. ואז מחושב כמות הכולסטרול הכולל / כמות הכולסטרול HDL: ערכים מתחת לגיל 4 דבר בעד סיכון נמוך לטרשת עורקים, הערכים בין 4 ל -4.5 נמצאים בטווח הרגיל. עם ערכים מעל 4.5 ניתן להניח סיכון מוגבר לטרשת עורקים.
מאחד היפר-טריגליצרידמיה (עלייה בשומנים ניטרליים בדם) אחד מדבר בערכים שמעל 150 מג / ד"ל (1.7 מ"מ / ל). ה היפרכולסטרולמיה (רמות כולסטרול מוגברות) מוגדרת על ידי רמות כולסטרול מעל 200 מג / ד"ל (5.2 מ"מ / ל).
האם תרצה עוד על זה היפרליפידמיה המטופל יכול לגלות א אלקטרופורזה (חקירת המחקר דָם בשדה חשמלי). השומנים השונים בדם מחולקים. אם יש חשד היפרליפידמיה תורשתית פחית מחקרים גנטיים לְהֵעָשׂוֹת.
סוגים
היפרליפידמיות מסווגות קלינית או על ידי אלקטרופורזה של פרדריקסון.
הסיווג הקליני מבוסס על סוג השומן המוגבר. אחד מבדיל את היפרכולסטרולמיה, ה היפר-טריגליצרידמיה ו היפרליפידמיות משולבות כמו גם הפרעות ליפופרוטאין.
ה סיווג לפי פרדריקסון מבוסס על הליפופרוטאינים המעורבים (חלקיקי חלבון המעבירים שומנים בדם), אותם ניתן לזהות באמצעות אלקטרופורזה. ה ליפופרוטאינים נבדלים זה מזה הרכב ובתפקודם של שומנים ניטרליים כולסטרול. היה אחרי פרדריקסון 5 סוגים (סוג I, סוג IIA, סוג IIB, סוג III וסוג IV) נבדלו:
- סוג I: לסוג I של פרדריקסון יש אחד עלייה משמעותית בשומנים ניטרליים בדם, בנוסף, chylomicrons מוגברים. כלומיקרונים להעביר את השומן שנבלע במזון מהמעי דרך ה לִימפָה למחזור הדם. כאן השומנים הנייטרליים מתפרקים ואז נספגים בתאי שומן ושרירים. סוג I של פרדריקסון נדיר מאוד.
- סוג IIA: עם סוג IIA, הם כן סך הכולסטרול עלה. הם בעיקר מעורבים כאן LDL ליפופרוטאינים. LDL ליפופרוטאינים נושאים כולסטרול מה- כָּבֵד לשאר הגוף, שם הם מועברים לתאים דרך קולטני LDL. ה כולסטרול מובנה בקירות תא ומשמש בסיס ל חומצת מרה אוֹ הורמוני סטרואידים. ליפופרוטאינים מוגבהים מייצגים משמעות משמעותית גורם סיכון לטרשת עורקים לְיַצֵג.כ- 10% מכלל החולים בהיפרליפידמיה לוקים בפרדריקסון מסוג IIA.
- סוג IIB: עם סוג IIB, בנוסף הכולסטרול הכולל כולל גם את השומנים הנייטרליים מוּרָם. הליפופרוטאינים המעורבים הם ליפופרוטאין LDL (המעביר בעיקר כולסטרול) וליפופרוטאין VLDL. הליפופרוטאין VLDL מעביר בעיקר שומנים ניטרליים המיוצרים בכבד מהכבד לשומן ותאי השריר בגוף. העלאות ב- VLDL (ממש כמו העלאת ה- LDL) קובעות אחת גורם סיכון לטרשת עורקים סוג פרדריקסון IIB מהווה כ 15% מכל היפרליפידמיות.
- סוג III: סוג III מתאר עלייה בסך הכולסטרול ושומנים ניטרליים. הליפופרוטאינים המעורבים הם מה שנקרא שאריות VLDL או ליפופרוטאינים IDL. הם תוצרי פירוט של ליפופרוטאינים VLDL, ואם הם מוגברים הם גם גורם סיכון לטרשת עורקים. כ- 5% מהחולים עם היפרליפידמיה לוקים בפרדריקסון סוג III.
- סוג IV: הבחור הזה בא איתי 70% לרוב. בסוג הרביעי גדלים השומנים הנייטרליים; מעורבים גם הליפופרוטאינים VLDL (בעיקר שומנים נייטרליים), המהווים גורם סיכון לטרשת עורקים.
מערכת סיווג ICD
של ה ICD-10, מערכת סיווג האבחנה התקפה כיום של ארגון הבריאות העולמי מסווגת את הצורות השונות של היפרליפידמיה על פי המרכיבים המוגברים. קודים שונים מסכמים תמונות קליניות שונות באבחנה אחת: E78.0 מתאר תמונה טהורה כולסטרול גבוה, E78.1 טהור היפר-טריגליצרידמיה (עלייה בשומנים ניטרליים). E78.2 מתאר צורות מעורבות, E78.3 אחת עלייה בצילומיקרונים. הצילומיקרונים מורכבים בעיקר משומנים ניטרליים ומעבירים את השומנים הנטועים במזון מהמעי דרך הלימפה למחזור הדם. E78.4 ו- E78.5 מתארים אחד שונה או לא מוגדר היפרליפידמיה. E78.6 מתאר ליקויים ב ליפופרוטאינים שונים, E78.8 ו- E78.9 מתארים הפרעה אחרת או לא מוגדרת של חילוף חומרים של ליפופרוטאינים.