טיפול בסרטן השחלות
מילים נרדפות במובן הרחב יותר
- גידול בשחלות
- גידול בשחלות
רפואי: קרצינומה בשחלות
אנגלית: סרטן השחלות
הַגדָרָה
סרטן השחלות (סרטן השחלות) הוא גידול ממאיר (ממאיר) של השחלות שיכול להופיע מצד אחד או משני הצדדים.
אחד מבדיל את סוג סרטן השחלות על בסיס תמונת הרקמה העדינה (ההיסטולוגית) שלו.
הגידולים מחולקים אפוא
- גידולים אפיהליאליים
- גם גידולי תאי נבט
- גידולי חיידק חיידקים וסטרומה.
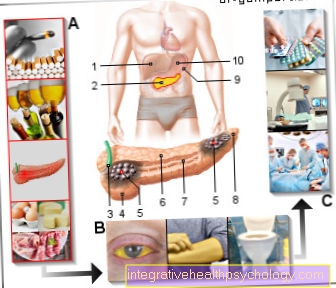
גידולי אפיתל הם גידולים הנובעים מתאים על פני השחלות. הם מהווים כ 60% מכלל גידולי השחלות הממאירות. גידולי תאי הנבט הנובעים מתאי הנבט בהתפתחות עוברית (התפתחות פרי) מהווים כ 20% מכלל גידולי השחלות הממאירים. גידולים בסטרום הם גידולים המתפתחים מרקמת השחלות ומהווים כ -5% מכל גידולי השחלה הממאירים. יתר על כן, בערך 20% מגידולי השחלה הממאירים הם קולוניזציות של תאים מגידול שהתפתחו במקור במקום אחר (גרורות). הגרורות מתרחשות לרוב משני הצדדים וכ- 30% מקורן בסרטן הרחם וכ- 20% מסרטן השד (סרטן השד) או סרטן בדרכי העיכול (קרצינומה במערכת העיכול).
אנא קרא גם את הנושא הכללי שלנו סרטן שחלות.
אִבחוּן
אל ה אמצעי אבחון סְפִירָה:
- אנמנזה (היסטוריה רפואית)
- בדיקה גופנית (קלינית) / גינקולוגית
- סונוגרפיה
- ערכי מעבדה / סמני גידול
- הדמיה / תמונת רנטגן
קרא עוד על נושא זה בבדיקה גניקולוגית
היסטוריה רפואית (אנמנזה)
אישור האבחנה מתחיל בריאיון המטופל (אנאמנזיס), בו מביע הרופא חשד על סמך הסימפטומים שהציג המטופל ויכול להסיק סרטן שחלות אפשרי.
על מנת להבהיר האם מדובר באמת בסרטן שחלות או שמא מסתתר משהו אחר מאחורי התסמינים, על הרופא לדאוג לבדיקות נוספות.
בדיקה גופנית
הבדיקה הקלינית יכולה לספק רמזים נוספים לגבי המחלה. מקובל שהרופא יחוש תחילה את הבטן. בנוכחות סרטן השחלות הוא יכול לפעמים לחוש עיבוי בשחלות. אחריה יש מישוש דו-ידי (מישוש דו-מימוני). זה אומר שהרופא משתמש באצבע או שתיים של יד אחת כדי למות הנרתיק (הנרתיק) וה צוואר הרחם (צוואר הרחם uteri; ראה גם סרטן צוואר הרחם) ובאותו הזמן עם היד השנייה מבחוץ באזור הרחם (הרחם) וה שחלות ו חצוצרות (Adenexes) מרגיש. באופן זה ניתן לחוש גם חלקי רקמה לא תקינים. יש להמשיך לבצע סריקת פי הטבעת (בדיקת פי הטבעת) על מנת לאתר שם התיישבות גידולים. אם הבדיקה הגופנית (הקלינית) ממשיכה להראות עדות לסרטן השחלות, מוצגים אברי הרבייה הפנימיים.
סונוגרפיה
אומר אולטרסאונד / סונוגרפיה מצד אחד, שינויים חיצוניים ב- שחלות (שחלות), ה רחם (רחם) ובלוטות הלימפה הסמוכות נבדקות חריגות. מאידך, על הרופא המטפל להסתכל על האיברים שמסביב, כדי לא להתעלם מכל מרבצי תאים סרטניים קיימים (גרורות).
לכן יש עדיין להישמע קְרָבַיִם (קולון) (במידת האפשר) זה כָּבֵד (הפרידה), הטחול (Splen) וה- כִּליָה (רן).
יש להוסיף בדיקת אולטרסאונד דרך הנרתיק (נַרְתִיק) בהתאמה (סונוגרפיה טרנסווגינלית). בדיקת אולטרה-סאונד מיוחדת מוחדרת לנרתיק למטרה זו. מכיוון שהשחלות נמצאות משני צידי הרחם, ניתן להשתמש בבדיקת אולטרסאונד זו כדי להביט בשחלות. כמובן שנבדקים גם הנרתיק והנרתיק רֶחֶם.
מידע נוסף בנושא זמין גם בכתובת: אולטרסאונד / סונוגרפיה
ערכי מעבדה
בעזרת ערכי דם / ערכי מעבדה ניתן להעריך את תפקוד האיברים (כבד, כליות וכו '). בנוסף, ניתן להצהיר על דלקת בגוף על בסיס ערכי דלקת.
מה שנקרא גם הם בעלי עניין מיוחד בסרטן השחלות סמני גידול בשביל ה סרטן שחלות. מדובר בערכי מעבדה מיוחדים המוגברים אצל חלק מהמטופלים במהלך מחלת הגידול. עם זאת, מגובה הערכים הללו לא ניתן להסיק מהגודל או אפילו את ממאירות הגידול. סמני הגידול חשובים רק בעת פיקוח על ההתקדמות, מכיוון שאפשר להשתמש בשינויים בערך כדי להצהיר על התנהגות הגידול. עליות בערכים מעידות על צמיחה נוספת (התפשטות) של הגידול; הירידה בערכים מרמזת על כך שהגידול הולך וקטן. אם ערכי סמן הגידול נשארים זהים, ניתן לשער שהגידול לא יגדל ולא יתכווץ.
סמן הגידול השכיח ביותר לסרטן השחלות הוא ע"א 125. עליות חזקות בכך נמצאות בעיקר בסרטן השחלות בסרטן. עם זאת, ניתן להגדיל CA 125 גם בגידולים שפירים בשחלה או בדלקת בתוך חלל הבטן (תוך בטני). סמני גידולים אחרים שניתן לקבוע הם CEA, ע"א 19-9 וק"א 72-4. עם זאת, סמני גידולים אלה נמצאים גם בגידולים אחרים כגון סרטן מעי גס (קרצינומה של המעי הגס) אוֹ דלקת בבטן מוּרָם. לכן הם נותנים רק אינדיקציה לנוכחות סרטן השחלות. יש לשלול תהליכים פתולוגיים אחרים בגוף. חלבון עוברי (אלפא-פוטופרוטאין) הוא סמן גידול מאוד ספציפי המוגבה בגידול חלמון. hCG (choriogonadotropin אנושי), הורמון שמיוצר בדרך כלל על ידי העובר במהלך ההיריון ולכן מוגבה בדם, מוגבר גם בקרצינומה דלקתית, שמקורם בתאים עובריים.
סיכום ערכי מעבדה / סמני גידולים אשר ניתן להגדיל בסרטן השחלות:
- ע"א 125
- CEA
- ע"א 19-9
- ע"א 72-4
- חלבון עוברי
- hCG
הַדמָיָה

תמונת רנטגן
הופך להיות א תמונת רנטגן של ה ריאה שנעשו, ניתן לזהות התנחלויות של תאים סרטניים (גרורות).
טומוגרפיה ממוחשבת (CT) והדמיית תהודה מגנטית (MRI)
ה טומוגרפיה ממוחשבת הוא ייצוג רדיולוגי של הגוף בו ניתן לראות את האורגניזם בשכבות שונות.
עם זאת, בדיקות אלה אינן תמיד נחוצות. לאחר הערכת הנתונים שנקבעו קודם, על הרופא המטפל לשקול אם אחת משתי שיטות ההדמיה יכולה לספק ידע חדש והאם זה הגיוני.
ה הדמיה בתהודה מגנטית מראה גם את האורגניזם בכמה שכבות, אך משתמשים בשדות מגנטיים במקום קרני רנטגן. אומר טומוגרפיה ממוחשבת ו הדמיה בתהודה מגנטית הרופא יכול להעריך ביתר פירוט אם יש סרטן שחלות ובאילו איברים עשויים להופיע מרבצי תאים סרטניים.
מחלות אלטרנטיביות (אבחנה מבדלת)
הסימפטומים המעטים שיכולים להופיע בסרטן השחלות, כמו גם ההמונים באזור הבטן, יכולים לנבוע גם מסיבה אחרת:
- כיבים מוגלתיים (מורסות) בשחלות, חצוצרות, נספח (נספח = דלקת התוספתן)
- כיבי רחם
- גידולים של החצוצרות
- הריונות חוץ רחמיים (הריונות חוץ רחמיים)
עדיין יכול להוביל לתביעות שטח. תאים הנובעים מהחלחולת (פי הטבעת) יכולים גם לחדור לשחלות (להסתנן) ובכך לדמות סרטן שחלות.
טיפול בגידולי שחלות באפיתל

הטיפול בגידולי שחלות באפיתל מבוסס למעשה על אחד פעולה רדיקלית בשילוב עם המשך כימותרפיה.
הניתוח מנסה להסיר (לכרות את הגידול) לחלוטין. העיקרון של פעולה רדיקלית הוא שהשחלות (שחלות), החצוצרות (tubae uterinae), הרחם, הנספח (נספח, נספח), רשת גדולה (אומנטום גדול יותר) וכן באגן (אגן) ובעורק הראשי (אבי העורקים) (מקומי) בלוטות הלימפה (Nodi lymphatici) שהוסרו. לעיתים יש צורך להסיר חלק מהמעי (המעי הגס) כמו גם חלקים מהצפק (הצפק).
כימותרפיה עוקבת אחר הניתוח להרוג כל תאי סרטן שנותרו ככל האפשר.
ככלל משתמשים בתכשירים הכימותרפיים הבאים: קרבופלטין, ציקלופוספמיד ופקליטקסל.
לעתים קרובות יש גם אופרטיביות התערבויות המשך בוצע.
זה המקרה, למשל, אם לא ניתן היה להסיר את הגידול לחלוטין במהלך הליך כירורגי ראשוני (הליך ראשון). כמה מחזורי כימותרפיה צריכים תמיד לעקוב אחר הניתוח הראשוני לפני הניתוח השני במטרה להסיר לחלוטין את הגידול. עם זאת, הגיוני לבצע את ההליך השני רק אם הכימותרפיה עובדת היטב. מחקרים מצאו ששיעור ההישרדות של חולים בניתוח שני אינו משתפר אם הכימותרפיה שבוצעה בעבר עובדת בצורה לא טובה או כלל לא.
לפעמים נעשה הליך שני מסיבות אבחנתיות בלבד. לאחר מכן נקראת התערבות זו פעולת מבט שני יָעוּדִי.
אם הניתוח הראשון והכימותרפיה שלאחר מכן הביאו לרגרסיה מוחלטת של הגידול, נעשה שימוש בהליך שני לבדיקת האם עדיין קיים גידול שיורי.
אצל 50% מהמטופלים שתוארו בעבר כנטולי גידולים, עדיין ניתן למצוא גידול שיורי בהליך שני זה. עם זאת, במחקרים לא נמצאו יתרונות לחולים לאחר ניתוח שנראה במבט שני.
גם אם נמצא גידול שיורי בהליך השני, מוטלת בספק אם ישנה כימותרפיה חדשה והארכת זמן ההישרדות.
הליך שני מתבצע גם אם הסרטן חוזר לאחר הסרת הגידול הראשוני. לאחר מכן אחד מדבר על אחד הישנות גידול. הבחנה בין הישנות מוקדמת ומאוחרת. אחד מדבר על הישנות מוקדמת כאשר הגידול גדל שוב תוך שנה לאחר הסרת הגידול הראשוני. הישנות מאוחרת מתרחשת יותר משנה לאחר הסרת הגידול הראשוני.
אנא קרא גם את העמוד שלנו הסרת השחלות.
טיפול בגידולים בסטרומה
אם הגידול עדיין קטן מאוד והאישה עדיין רוצה להביא ילדים לעולם, ניתן רק להסיר את השחלה המושפעת מהגידול בעזרת החצוצרה המשויכת. עם זאת, עם תום התכנון המשפחתי או כאשר הגידול גדול, מבצעים ניתוחים קיצוניים כמו בגידולי אפיתל (ראה לעיל). ואז מוקרנים גידולים בסטרומה בעזרת צילומי רנטגן במינון גבוה מכיוון שהם רגישים לקרינה. האם הגידול בסטרומה יהיה על רדיותרפיה אל תגיבו, ניתן לעשות ניסיון להפחית את הגידול באמצעות טיפולים כימותרפיים.
טיפול בגידולי תאי נבט
אם הגידול מוגבל לשחלה אחת, בדרך כלל מוסרים את השחלות והחצוצרות בצד הפגוע (כריתת אדרנקטומיה) במקרה של גידולי תאי נבט. ואז מתבצעת כימותרפיה עם התרופות הכימותרפיות etopside, bleoycine ו- cisplatin. מכיוון שדיסלמינומות מנוגדות לגידולי תאי הנבט האחרים רגיש לקרינה אלה מוקרנים עם 30-40 Gy לאחר הניתוח.
השלכת הטיפול
לכל ניתוח, כימותרפיה והקרנות באופן טבעי יש תופעות לוואי והשלכות. עם זאת, רק מעטים מהם יידונו בהמשך.
יהיה מעבר לזה אצל נשים צעירות יותר גיל המעבר (אקלימי) אם מוסרים את השחלות, אלה הנוצרים בשחלות נעדרים הורמוני מין. זה יכול להוביל לתופעות בגיל המעבר בטרם עת עם הזעות ו גלי חום, ומצערים דִכָּאוֹן כמו הפרעת שינה לבוא. בחולים אלה ניתן להחליף (להחליף) את הורמוני המין על ידי נטילת תרופות וניתן למנוע תופעות אלה.
אם מוסרים גם שתי השחלות, האחת היא טִבעִי הֵרָיוֹן לא נכלל, דבר שיכול להיות דרמטי במיוחד עבור נשים צעירות יותר. כ"פשרה ", ניתן להקפיא את תאי הביציות לפני תחילת הטיפול ולהפריה באופן מלאכותי אם אתה רוצה להביא ילדים לעולם. אז יתכן ויהיה אפשרות להיות אם למרות הסרת השחלות.
השימוש בכימותרפיה יכול להוביל גם לתסמינים נוספים.
לחומרים הכימותרפיים השפעה מסוימת על התאים המתחלקים במהירות. לרוב מדובר בתאי סרטן, אך גם בתאי מעיים, שיער ודם. התאים הבריאים האחרים גם מגורה והושמעת חלקית על ידי החומרים הכימותרפיים.
זה יכול להתבטא בהפרעות בתפקוד המעי עם הקאות ושלשולים, נשירת שיער, רגישות מוגברת לזיהומים ואנמיה.
טִפּוּל עוֹקֵב
לאחר טיפול בגידול בשחלות (סרטן השחלות), א בדיקת המשך בהתאמה. בשנתיים הראשונות לאחר הטיפול יש לבחון את המטופל כל שלושה חודשים, בשנה השלישית עד החמישית לאחר הטיפול כל חצי שנה, ומהשנה החמישית לאחר סיום הטיפול בדיקה אחת מדי שנה.
המטופל צריך גם לשים לב במיוחד אם בעיות עיכול, שינויים רציניים במשקל אוֹ עלייה בגודל המותניים מתרחש. יש לשים לב לירידה משמעותית בביצועים ולדווח לרופא המטפל.
בבדיקות המעקב יש לסרוק את המטופלת ולסרוק אותה (אולטרסאונד / סונוגרפיה) לצורך שינויים בבטן (בטן) לאחר שתיאר את מצבה. אתה צריך גם לעשות בדיקת ריאות בדיקה גניקולוגית בהתאמה.
הבדיקה הגניקולוגית צריכה להיעשות בצורה של בדיקת מישוש ואחריה אולטרסאונד של הנרתיק (סונוגרפיה טרנסווגינלית). מישוש פי הטבעת חשוב גם הוא.
הם גם ממלאים תפקיד חשוב במעקב אחר ההתקדמות סמני גידול כמו CA 125. עם הגדלת סמני הגידול רצוי לבצע טומוגרפיה ממוחשבת (CT) על מנת לאתר הישנות אפשריות (גידול גידול מחודש) בשלב מוקדם.