הפרעת דימום
מבוא
סביב אחד מכל 5,000 אנשים ברחבי העולם יש הפרעת דימום. מבחינה טכנית נקראת הפרעת קרישה קואגולופתיה. הפרעת דימום יכולה להתפתח בשני כיוונים. מצד אחד, קרישה מוגזמת יכולה להתרחש. הדם הופך להיות סמיך יותר, ולכן קיים סיכון לקרישי דם, כלומר היווצרות של פַּקֶקֶת אוֹ אמבוליזמיםכתוצאה מהעברת קרישים מוגברת. מצד שני, קרישת הדם יכולה להיות חלשה מדי, כך סיכון מוגבר לדימום הוא. ברחבי העולם, יותר מאחוז מהאוכלוסייה סובל מהפרעת דימום עם סיכון מוגבר לדימום.
בתוך ה קרישה / המוסטזיס זוהי שרשרת פונקציות מורכבת. בתחילת הדרך יש היצרות של כלי הדם המקומיים כדי למזער את הדימום. לאחר מכן טסיות הדם טבליות יחד כדי לסגור במהירות את הפצע. לאחר מכן מתייצב שוב קומפלקס הטסיות על ידי חוטי פיברין. חוטי הפיברין נובעים מאינטראקציה של בסך הכל 12 גורמי קרישה. קרישת הדם מבוססת על רכיבים רבים ושונים, שכל אחד מהם רגיש באופן פרטני לפגמים, ולכן טעויות יכולות להיווצר במקומות שונים. בסופו של דבר, מחלות רבות ושונות יכולות לגרום להפרעת דימום.
קרא גם: קרישת דם
תסמינים
חולים עם הפרעת קרישה מושפעים בעיקר מהתופעה של חבלות (המטומות) ב. חבורה יכולה להופיע עליהם אפילו בליטה קלה. החבלות מופיעות לרוב במקומות חריגים יותר, כמו הזרועות העליונות או על הגב. בנוסף לחבורות, ישנם סימנים נוספים לדימום על העור. אלה כוללים מעל לכל מה שנקרא Petechiae. אלה דימומים דייקניים קטנים מאוד בעור או בריריות הריריות המופיעות באופן אופייני אצל אנשים עם הפרעת דימום. לפעמים דימומי העור יכולים להיות גדולים יותר ולהידמות לפריחה. במקרה זה אחד מדבר עליו אַרגְמֶנֶת.
יתר על כן, דימום, למשל מגזרת קטן, לוקח זמן רב יותר מכיוון שהגוף אינו מסוגל לעצור את הדימום באותה מהירות שהוא אצל אדם בריא בגלל הפרעת הקרישה. דימום משני מתרחש לעיתים קרובות כאשר הדימום בפועל כבר הפסיק. זה אופייני גם לאנשים עם הפרעת קרישה כי יש דימומי אף או חניכיים מדממים. לפיכך, מטופלים עם הפרעת קרישה בדרך כלל מבחינים במהלך טיפול שיניים על ידי דימום מוגזם שקשה לעצור אותו. אצל נשים ניתן להבחין גם בווסת מוגברת וממושכת. סיבוכים קשים יכולים להיווצר כתוצאה מהגברת הנטייה לדמם, למשל קיים סיכון מוגבר לדימום מוחי או לדימום במפרקים. הופעת התסמינים משתנה מאוד ותלויה בסוג המחלה ובחומרת חומרתה. לדוגמא, חלק מהמטופלים אינם חווים תסמינים עד שעברו תאונה וכדומה, בעוד שאחרים חווים תסמינים בחיי היומיום.
מאמר זה עשוי לעניין אותך גם: המוסטזיס - הדרך המהירה ביותר להפסקת הדימום
יש לך נטייה מוגברת לדמם? האם יש לך דימומים דייקיים בעור? אולי המחלה של Werlhof עומדת מאחורי התלונות שלך. קרא עוד על כך בכתובת: מחלת ורלהוף - האם ניתן לריפוי?
אם יש יותר מדי קרישת דם, הסימפטומים מופיעים בדרך כלל רק כאשר אחד מהם כבר פַּקֶקֶת נוצר. פקקת בדרך כלל מופיעה בעורקי הרגל התחתונה. קריש הדם מגביל את זרימת הדם וגורם לכאבים ברגל. עם התקדמות הכאב עוצמת הכאב עולה והרגל מתנפחת והופכת לחמה. במקרה של קרישת דם מוגברת, עלול להתרחש קריש קריש התפשט לכלי הריאות תסחיף ריאתי לבוא. תסמינים אופייניים הם נשימת נשימה וכאבים בחזה, בדומה להתקף לב. ככלל, הקרישים מתעוררים במיטת הכלי הוורידי, אך יכולים להופיע גם במערכת העורקים. במקרה זה, היווצרות קריש דם יכולה גם היא לגרום להתקף לב או שבץ מוחי.
חבורות
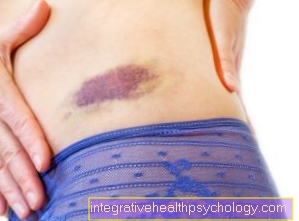
חבורות (מה שנקרא המטומות) להתעורר לאחר הלם או השפעה. כלי דם קטן נפגע, כך שדם דולף החוצה ונאסף ברקמות שמסביב ומתקרש שם. נשאר חבורה. אצל אנשים בריאים, כתם זה צריך להיעלם לחלוטין לאחר שבועיים-שלושה. אם קרישת הדם מופחתת, אפילו בליטות קלות מובילות לחבלות קשות. אם יש דימום, הדימום ייקח זמן רב יותר ויותר דם יכול להצטבר ברקמות, מה שגורם לחבורה להראות חמורה יותר.
סיבות
בין המחלות הקשורות לקרישה מופחתת ישנן מחלות שהגורם שלה הוא תקלה של טסיות הדם (טסיות דם) הוא. טסיות הדם התפקודיות מהוות את הבסיס לחלק הראשון של קרישת הדם, הדימום מוגבל על ידי הצטברות תאים. בהפרעות טסיות הדם יכולה להיות תקלה או חוסר בטסיות הדם. בדרך כלל זהו מחסור שיכול להיות מולד או אוטואימוני למשל. תרופות מיוחדות יכולות גם להפעיל אותו. אופייני לנוכחות הפרעת קרישת דם טסיות דם היא התרחשות של דימומים קטנים בעור ונקב וקרום רירי (Petechiae).
בנוסף למחסור בטסיות דם, ידוע כי חוסר בגורמי קרישה גורם להפרעת קרישה. זו יכולה להיות צורה מולדת או נרכשת. אם יש חוסר בגורמי קרישה, לרוב קיימת שכיחות מוגברת של חבורות ואף דימומים לשרירים. מכיוון שהכבד אחראי לייצור גורמי קרישה, מחלות כבד יכולות גם להוביל למחסור בגורמי קרישה. מאחר ויטמין K נדרש גם על ידי הכבד לייצר גורמי קרישה מסוימים, מחסור בוויטמין K, למשל כתוצאה מצריכה מועטה של ויטמין K עם מזון, מוביל לנטייה מוגברת לדימום. ניתן לנטרל את השפעת ויטמין K על ידי תרופות או מחלות.
שתי מחלות המופיליה ידועות בדרך כלל במחסור בגורם מולד (המופיליה A ו- B), בו חסר גורם 8 (XIII) או גורם 9 (IX). לעומת זאת, בהשוואה להפרעות קרישה אחרות, מדובר במחלה נדירה. המופיליה A שכיחה הרבה יותר בהמופיליה B. שתי צורות ההמופיליה קשורות לסיכון גבוה לדימום, כך שהמטופלים צריכים להתאים את אורח חייהם למחלה על מנת להימנע ממצבים מסכני חיים. לעתים קרובות יש להחליף (להחליף) את גורם הקרישה החסר. עקב סוג הירושה (רססיבי מקושר ל- X), זה משפיע בעיקר על בנים. לעתים רחוקות חלות בנות / נשים את המחלה, אך לעיתים קרובות הן נשאות (מה שנקרא מוליכים) המחלה. הפרעת הקרישה המולדת הנפוצה ביותר, המופיעה אצל בערך אחוז מהאוכלוסייה, היא תסמונת פון וילברנד. במחלה זו לא חסר שום גורם קרישה, אלא מה שמכונה גורם von Willebrand, החשוב להצטברות טסיות הדם. בניגוד לחולי המופיליה (המופיליה), הנפגעים מוגבלים פחות באורח חייהם.
ישנם גורמים רבים שנרכשו לקרישת יתר (טרומבופיליה) המובילה להיווצרות קריש דם. אלה סיבות שבדרך כלל ניתן לשנות על ידי שינוי אורח החיים שלך. גורמי הסיכון לקרישה מוגברת כוללים שימוש באמצעי מניעה הורמונליים, הריון, התנעה ממושכת בגלל מרותק למיטה או טיסה ארוכה, צריכת ניקוטין גבוהה והשמנה. אם ישנם גורמי סיכון וכבר התרחשה פקקת, לרוב רושמים טיפול מונע טרומבוזיס, כמו מרקומר. מחלות גנטיות יכולות גם לעורר נטייה מוגברת לפקקת. מחלות אלה כוללות את המוטציה של גורם V Leiden, חסר אנטתרומבין ומחסור בחלבון C וחלבון S.
אתה עשוי להתעניין גם בנושא הבא: דַמֶמֶת
גורם 5 (V)
גורם הקרישה 5 (V) מעודד התפתחות של תרומבין. תרומבין בתורו חשוב ליצירת פיגום הפיברין, המייצב את טסיות הדם הנצמדות לפצע בדופן הכלי. חלבון C מעכב את צורתו הפעילה. אם יש מוטציה בגן גורם 5, המחלה מתפתחת "מחלה של גורם 5זו מחלה תורשתית שעוברת בירושה במצב ירושה דומיננטי.
(המילה "סבל" בשם המחלה לא באה מהפועל "סבל", אגב, אלא מהעיר ליידן ההולנדית, שם התגלתה המחלה). המוטציה משנה את מבנה גורם הקרישה 5 (V) באופן מזערי כך שמקבילו, חלבון C, אשר נקשר בדרך כלל לגורם 5 (V) ומעכב קרישה מוגזמת, כבר לא יכול לתקשר כראוי עם גורם 5. כתוצאה מכך, הדם מתמצק (מתקרש) ביתר קלות, כך שה- סיכון מוגבר לפקקת הוא. הפקומות מופיעות בדרך כלל ב כלי ורידיהמעבירים את הדם המחומצן בחזרה ללב. כמה קשה המחלה תלויה בשאלה האם קיבלת את הגן החולה משני ההורים ובכך מה שנקרא גן מנשא הומוזיגוטי הוא או רק מהורה אחד (מה שנקרא נשא הטרוזיגוטי). אם אתה רק נשא הטרוזיגי, הסיכון לפקקת גדל בסביבות 10%, בעוד שלנשאים הומוזיגוטיים יש סיכון גדול פי 50-100.
כיצד מאובחנת המחלה? בדרך כלל בולטות המטופלים בכך שזה גבוה מהממוצע עבורם לעיתים קרובות לפקקת מגיע. פקקת מופיעה גם בגיל צעיר. במקרים אלה, תמיד יש לשלול מוטציה של גורם V Leiden על ידי המטולוג (רופא הבודק דם). יתר על כן, ישנם בעיקר אחרים בני המשפחה חלו גם הםאז במקרה זה א בירור מוקדם הגיוני. המוטציה נקבעת על ידי קביעת זמן הקרישה. בדרך כלל יש לעכב את הקרישה על ידי הוספת חלבון C פעיל. זה לא המקרה עם פקטור V ליידן. אם בדיקה זו חיובית, בדיקה גנטית באה לאחר מכן. טיפול קבוע בתרופות אינו הכרחי. טיפול מונע טרומבוזה נקבע רק במקרה של פקקת או אם הסיכון לפקקת מוגבר על ידי נסיבות אחרות, כגון טיסה ארוכת טווח.
מידע נוסף בנושא זה ניתן למצוא בכתובת: גורם 5 סבל
מחסור בחלבון S
ה חלבון S הוא גורם חשוב במערכת הקרישה. זה משתלט על מפל הקרישה משימה של קופקטור ו מפעיל חלבון C.. יחד שני החלבונים יוצרים אחד מורכבמי הפעיל את גורמי הקרישה V ו- VIII לא הופעלו. לאחר מכן יוצא מכך פחות פיברין יופק. אז הקרישה נחלשת.חסר חלבון S עקב א פגם גנטי או אם נוצר מעט מדי בכבד, הדבר משפיע על כל מערכת הקרישה. מאז החלבון S ויטמין K תלוי יכול להיות פגם בגלל מעט מדי ויטמין K לְהִתְעוֹרֵר. מחלות כבד כמו דַלֶקֶת או תקלה כרונית יכולה להוביל לכך. גם אחרים סוגים גנטיים של מחלות אפשריים. אז סך החלבון S יכול להיות בגבולות נורמליים, אך לא לתפקד כראוי. בגלל מחסור בחלבון S האם זה חלבון C לא מופעל וזה יכול אז הגורמים V ו- VIII אל תבטל. לאחר מכן קרישה עוברת בצורה הגיונית מחוזק מה שהופך את הדם ליותר נטוי קרישי דם לפתח. בגלל הנטייה המוגברת של החולים ליצור קרישי דם, הם צריכים להשתנות בהתאם לגילם ולמצבם תרופות מדללות דם קח למניעה.
מידע נוסף בנושא זה ניתן למצוא בכתובת: מחסור בחלבון S
גורם 7 (VII)
גורם הקרישה 7 (VII) ידוע גם בשם פרוקו-קונטין וממלא תפקיד חשוב במפל הקרישה. חסר של גורם 7 (VII) נקרא היפופרו-קונברטינמיה יָעוּדִי. למחלה נטייה מוגברת לדימומים, עם תסמינים הדומים להמופיליה (מחלת דם). היעדר גורם 7 (VII) יכול, אך לא צריך להיות, בירושה. אופן הירושה של חסר בגורם 7 (VII) הוא רצסיבי, מה שאומר שיש לרשת גן פגום מכל הורה על מנת שהמחלה תפרוץ. מכיוון שגורם 7 (VII) הוא אחד מגורמי הקרישה שהכבד מייצר בהתאם לוויטמין K, מחסור בוויטמין K יכול גם להוביל למחסור של גורם 7 (VII). ניתן להגביר את הפעילות של גורם זה במהלך הניתוח, מה שמוביל להגברת קרישיות.
אבחון: בדיקות
אם המטופל מתאר תסמינים אופייניים הקשורים להפרעות קרישה לרופא, יכול בדיקות שונות להיות יזום. בכל מקרה, יש למשוך דם ולבחון לצורך כך.
בדם יכול אז מספר הטסיות (טסיות דם) ניתן לקבוע. זהו ערך סטנדרטי שנבדק למעשה באופן שגרתי עם כל דגימת דם. לעתים קרובות הפרעת דימום מתגלה רק כחלק מ- בדיקת דם שגרתית מוכר בטעות.
בנוסף לקביעת טסיות הדם, אתה עדיין יכול בדיקות קרישה מיוחדות לְהֵעָשׂוֹת. בהקשר זה נקבעים ערך ה- INR, ה- PTT וזמן ה- PTZ, אשר בסופו של דבר הוא בעיקרו זמן קרישה מתאים. לדוגמא, בדיקות אלה מבוצעות כסטנדרט לפני פעולות או התערבויות אחרות. אם יש סטיות, זוהי האינדיקציה הראשונה להפרעת קרישת דם, אך טרם ניתן להקצות בבירור את הסיבה המדויקת בגלל ערך בולט. ניתן כבר לצמצם את הגורם, תלוי באיזה ערך עולה. בכדי להיות מסוגלים לקבוע במדויק איזה גורם קרישה לוקה בחסר או האם יש תפקוד לקוי של טסיות הדם, יש לבצע בדיקות דם נוספות במעבדת קרישה מיוחדת. כדי להסיק שיש מחלה מולדת, יש לתאם גם בדיקה גנטית. לפעמים א שאיפת מח עצם יתכן שיהיה צורך אם הרופא חושד כי ייצור הטסיות במוח העצם נפגע. זה יכול להתרחש, למשל, בהקשר של לוקמיה, סרטן דם.
רצון להביא ילדים לעולם עם הפרעת דימום
הפרעה בקרישת דם בדם במובן של עלייה סיכון לפקקת מגביר את הסיכון להפלה בשליש הראשון להריון. זה במיוחד המקרה אם מדובר בהפרעת קרישת דם שלא זוהה, אשר בהתאם אינה מטופלת. גם בתנאים רגילים, עולה הסיכון לפקקת עקב השינויים ההורמונליים במהלך ההיריון. אם קיימת גם הפרעת דימום, ההסתברות גדולה עוד יותר שיהיו קרישי דם קטנים בתוך כלי הדם של עוגת אמא, השלייה, מגיע. הקרישים מונעים מהעובר לקבל תזונה נכונה והפלה.
אם אישה כבר עברה הפלה פעמיים או שלוש, בערך רבע מהמקרים יש הפרעת דימום. זה לעתים קרובות אחד גורם V - Leiden Mutation. אם ידוע מראש על הפרעת דימום, א טיפול מונע טרומבוזה להילקח. עבור נשים בהריון, למשל, הפרין, שצריך להזריק מדי יום, מתאים. מרקומר, אשר בדרך כלל נקבע בדרך כלל, עשוי מ לא נשים הרות נלקח מכיוון שהחומר הפעיל יכול לעבור דרך השלייה על הילד ויכול להוביל למומים. פעילות גופנית מספקת וחבישת גרבי דחיסה מפחיתים באופן טבעי את הסיכון לפקקת.
הפרעות בקרישת דם אצל ילדים
אם הפרעות בקרישת הדם מתרחשות אצל ילדים, מדובר לרוב בהפרעה מולדת, כמו המופיליה או תסמונת פון ווילברנד. במיוחד כאשר ילדים מתחבטים, חבלות ובליטות יכולות להתפתח במהירות רבה יותר בילדים עם הפרעת קרישה. לעיתים קרובות נוצרות חבורות במקומות לא מוכרים, כמו בגב או בבטן, ברגליים או בידיים. ילדים עם הפרעת קרישה מורגשים גם בגלל היווצרות של חבורות לאחר חיסונים או מכיוון שלעתים קרובות הם עושים זאת משני הצדדים. אפיסטקסיס.
בנוסף למחלות מולדות, ילדים הסובלים מזיהום / הצטננות יכולים גם הם לפתח דלקת בכלי הדם, בהם הקרישה מוגבלת ודימום נרחב בעור (א אַרגְמֶנֶת) רכבת. המחלה נקראת Henoch-Schönlein purpura מתארת ובדרך כלל מתעוררת אצל ילדים בין גיל שנתיים לשמונה. הגורם למחלה הוא תגובה יתר של מערכת החיסון. ה תפקוד אי-אי-דיומתי (ITP) מתרחשת גם כתוצאה מהפרעת יתר של מערכת החיסון לאחר זיהומים אצל ילדים. המחלה דומה מאוד לזה Henoch-Schönlein purpura. עם זאת, זה בא עם ה- ITP להשמדת טסיות הדם וכתוצאה מכך לנטייה מוגברת לדימום. שתי המחלות הן רק מחלות זמניות ולא מחלות כרוניות כמו המופיליה.
הפרעות בקרישת דם במובן של קרישה מוגברת, הקשורות לסיכון מוגבר לפקקת, אינן מופיעות בדרך כלל אצל ילדים. הסיכון לפקקת נוטה לעלות בגיל מבוגר.









.jpg)