דַלֶקֶת פְּנִים הַלֵב
סינמיה במובן הרחב יותר
דלקת בשסתומי לב, דלקת בקירות לב
מבוא
דלקת בשסתומי הלב (אנדוקרדיטיס) היא מחלה שעלולה להיות מסכנת חיים, הנגרמת בדרך כלל על ידי פתוגנים מיקרוביאלים כמו נגיפים, חיידקים או פטריות.נזק מבני למסתמי הלב הקשור לפגם תפקודי אינו נדיר כתוצאה מכך.

תסמינים של אנדוקרדיטיס
הסימפטומים של אנדוקרדיטיס דומים לעתים קרובות לשפעת בהתחלה ואינם ניתנים להבחנה בין מחלות כלליות אחרות, מה שמקשה על אבחנה ברורה.
עמדו בקדמת הבמה
- חום, בתחילה סביב 38 מעלות צלזיוס
- עייפות גופנית קלה
- אובדן תיאבון
- כאב ראש.
ירידה במשקל, צמרמורות, הזעות, כאבי שרירים ומפרקים יכולים להופיע.
לאחר מהלך ממושך של המחלה ניתן לראות צבע עור חיוור, הנובע מאנמיה ותחושת חולשה כללית.
עם נזק שסתומי קיים, הרלוונטי המודינמית (כלומר משפיע על זרימת הדם), קוצר נשימה הוא הסימפטום העיקרי של אנדוקרדיטיס: אם שסתום לב כבר לא נסגר כראוי (= אי ספיקת שסתומים), בשלב של מילוי חדרי הלב (שלב פעולות הלב נקרא דיאסטולה), זורם הדם בחזרה לאטריום וזה נשחק (רפואי: הוא מרחיב). הדם החוזר אחראי גם לעובדה שיש להזרים כמויות גדולות יותר מהרגיל מהלב לגוף. כתוצאה מכך הלב מתרחב (היפרטרופיה); דומה לשריר מאומן בכבדות. תהליך התאמה טבעי של שריר הלב לשעות נוספות המתרחש באופן טבעי הופך למזיק אם הוא הופך להיות כה גדול עד שכלי הדם המספקים כבר לא יכולים להבטיח אספקה מספקת של חמצן.
אצל גברים זה המקרה כאשר חורג מהמשמעות כביכול משקל לב קריטי של 500 גרם, אצל נשים הוא 400 גרם.
בהקשר של אנדוקרדיטיס, לא רק דליפות בשסתומים, אלא גם היצרות (מה שנקרא שקעים) של נתיב היציאה יכולה להיות התוצאה.
בדומה לאי ספיקת מסתמים, כאשר שסתום הלב מצטמצם (היצרות), בעוד שריר הלב מתכווץ בשלב מה שמכונה פליטה (סיסטול), דם שאינו מספיק עשיר בחמצן נכנס לאיברים הפנימיים והאדם הנוגע בדבר סובל מקוצר נשימה (רפואי: קוֹצֶר נְשִׁימָה).
אחת הדרכים לאבחן אנדוקרדיטיס היא מה שמכונה הד סנונית. זה כרוך בבדיקת תפקוד הלב על ידי בליעת ראש באולטרסאונד.
קרא מידע נוסף על הנושא שלנו: תסמינים של אנדוקרדיטיס
תֶרַפּיָה
הטיפול הוא באנטיביוטיקה, מכיוון שהוא מופעל לרוב על ידי פתוגנים חיידקיים. חשוב להתחיל טיפול מוקדם בכדי למנוע סיבוכים של הזיהום. משתמשים באנטיביוטיקה שונה, תלוי אם מסתם הלב המושפע הוא שסתום הלב המקורי של המטופל או תותבת שסתום.
במקרה של אנדוקרדיטיס של השסתומים הילידים - מסתמי הלב של המטופל עצמו - משתמשים באנטיביוטיקה אמפיצילין-סולבקטאם, חומצה אמוקסיצילין-קלבולנית, ציפרופלקסצין וגנטמיצין. אותם רכיבים פעילים משמשים לטיפול בתותבת שסתום לאחר השנה הראשונה לאחר הניתוח. משך הטיפול במקרה זה הוא בדרך כלל ארבעה עד שישה שבועות.
אם פעולת השסתום הייתה לפני פחות משנה ושסתום הלב המתאים מושפע מאנדוקרדיטיס, עדיפות האנטיביוטיקה וונקומיצין, ריפמפיצין וגנטמיסין. Vancouveromycin ו- rifampicin ניתנים בדרך כלל במשך שישה שבועות ומעלה, ג'נטמיצין למשך כשבועיים. הטיפול באנדוקרדיטיס חייב להיות תוך ורידי, מה שאומר שהאנטיביוטיקה ניתנת ישירות לווריד על ידי עירוי. רק בדרך זו מספיק מהחומר הפעיל מגיע למסתמי הלב כך שניתן יהיה להרוג את החיידקים. זה נובע מהעובדה ששסתומי הלב עצמם אינם מסופקים עם דם ולכן התרופות מגיעות רק לאתר היעד שלהם דרך מחזור הדם דרך חללי הלב.
בהתאם לכך, מטופלים עם אנדוקרדיטיס מטופלים בבית החולים. יש לבדוק את הצלחת הטיפול באופן קבוע. אם שסתום הלב נפגע קשה, יתכן ויהיה צורך לשקול תיקון כירורגי בכדי למנוע סיבוכים. אחרת, חלקים מהגדולים במסתם הלב יכולים להשתחרר ולגרום לשבץ, למשל. גם אם קיים סיכון לאי ספיקת לב או סיבוכים אחרים, לעיתים קרובות יש צורך בטיפול כירורגי.
קרא עוד בנושא בכתובת: טיפול באנדוקרדיטיס
הנחיית אנדוקרדיטיס
ההנחיות בנושא אנדוקרדיטיס מתוקנות באופן קבוע ומותאמות לידע הרפואי האחרון. ההנחיה מכילה המלצות לפעולה לרופאים המטפלים בחולים המתאימים למחלה המתאימה ובהתאם מציגה את האמצעים האבחוניים והטיפוליים המוכחים ביותר. הרופאים אינם מחויבים להנחיות, אלא יכולים להשתמש בהם רק כמדריך. ההנחיה נותנת גם המלצות למניעה של אנדוקרדיטיס ואמצעים היגייניים חשובים שיש להקפיד במגע עם חולים הסובלים מאנדוקארדיטיס.
השימוש בהנחיות נועד לשפר באופן כללי את הטיפול הסטנדרטי בחולים במחלות שונות על ידי מתן המלצות לכל הרופאים על המלצות מקיפות לאבחון וטיפול התואמות את חוות הדעת התורתיות האחרונות.
תַחֲזִית
כשלושים אחוז מכל הנפגעים מגיבים בצורה לא טובה לתרופות (אנטיביוטיקה), כך שהיא הופכת למרחיקת לכת נזק למסתמי הלב מגיע.
ואז פעולה עם החלפה על ידי שסתומים מלאכותיים היא לעתים קרובות בלתי נמנעת כאמצעי מציל חיים.
סיבוכים
סיבוכים איומים של דלקת במסתמי הלב (דַלֶקֶת פְּנִים הַלֵב) מייצגים התנחלויות של מרבצי חיידקים בשסתומי הלב. אלה נקראים צמחיה וניתן לחשוב עליהם כאל אשכולות קטנים של חיידקים הגדלים על שסתום הלב.
אלה יכולים להיסחף על ידי לב השאיבה עם זרם הדם ואז אספקת הדם לאיברים פנימיים אחרים על ידי סגירת הכלי המספק דרך "אשכולות חיידקים"פסיקת.
התוצאה של תסמינים סיבוכים כביכול אלה הם כשלים תפקודיים של האיבר המקביל עם התלונות האופייניות בהתאמה.
האם זה מוֹחַ מושפע מאיים על התקף לב מסכן חיים (שבץ = אפופלקסי).
כאשר ריאה אספקת כלי שיט (לעיתים רחוקות עורק הריאות עצמו חסום על ידי קריש מכיוון שהוא הקוטר הגדול ביותר) זה מגיע לעצמו בעיקר באמצעות קוצר נשימה קשה, מואץ נְשִׁימָה (טכניאה), כאבים בחזה (כאב בחזה), כמו גם במקרים קיצוניים דרך חוסר הכרה תסחיף ריאתי (ראה למטה).
האם כִּליָה אם הכלי שמספק אותו כבר אינו מספק מספיק דם, סינון הדם דרך לולאות נימי הדם הקטנות של הכליות (מה שנקרא גלומרולי), המשמשות כמסננים, כבר לא אפשרי וייצור השתן מפסיק:
שלבים של אי ספיקת כליות:
- אוליגוריה: עם פחות מ- 500 מ"ל, מעט שתן מופק תוך 24 שעות
- אנוריה: לא מופק שתן או פחות מ 100 מ"ל שתן תוך 24 שעות
כמו בכל האיברים, מידת הכישלונות והתלונות התפקודיים תלויה בגודל הכלי הסגור.
אוטות כליות קטנות עוברות לעיתים קרובות מבלי משים לב, ואילו גדולות יותר עם כאבי אגף פתאומיים, לְהַקִיא, בחילה ו חום נלווה. עקב פגיעה בכליות ניתן לאתר דם וחלבונים בשתן.
קרישים קטנים מביאים גם לדימומים דייקוניים עור (מה שנקרא. Petechiae) ולעתים קרובות הם מדריכים חשובים להכרת ה- דַלֶקֶת שְׁרִיר הַלֵב (דַלֶקֶת פְּנִים הַלֵב).
בדרך כלל הם מופיעים על קצות האצבעות והרגליים. על פי התיאור הראשון שלהם, המתמחה סר ויליאם אוסלר (בשנת 1885), שינויי העור הגדולים של 2 עד 5 מ"מ נחשבים ככאלה אוסלר מהנהן יָעוּדִי. אין להתבלבל עם מחלה זו עם מחלת אוסלר.
דלקת בשריר הלב (אנדוקרדיטיס) עצמה ידועה זה מכבר ונמצאה אצל מומיות בנות 600 עד 700 שנה בדרום אמריקה.
משך אנדוקרדיטיס
אנדוקרדיטיס צריך טופלו מוקדם על מנת להימנע מסיבוכים ונזק תוצאתי. אם הטיפול האנטיביוטי מתחיל בזמן, המחלה תישמע כמו לאורך כל הטיפול כארבעה עד שישה שבועות שוב. זה חשוב שליטה קבועה בהצלחת הטיפולמכיוון שזו הדרך היחידה להבטיח שלא התרחשו סיבוכים.
מכיוון שסתומי הלב אינם מסופקים עם דם, זה מיועד לגוף בלבד קשה מאוד להילחם בזיהום ללא טיפול. זו הסיבה שהטיפול הרפואי המתוזמן בחולים שנפגעו כה חשוב ומאפשר להגביל את המחלה לתקופה של מספר שבועות.
צורות של אנדוקרדיטיס
אנדוקרדיטיס חריף
אנדוקרדיטיס חריף, כפי שהשם מרמז, מייצג את הצורה החריפה ביותר של המחלה, זאת בניגוד לאנדוקרדיטיס לנטה, שרק מתקדמת לאט ויכולה להיות מלווה בתסמינים מועטים או ללא.
עם זאת, באנדוקארדיטיס חריפה, הסימפטומים, השינויים והסיבוכים המאיימים חיים מתרחשים לעתים קרובות תוך מספר שעות. בתחילה, יש גם חום, חולשה ועליית דופק. עם זאת, מלמולים לביים, לב מירוץ, נזק לשסתומי לב ואפילו אי ספיקת לב יכולים לבוא במהירות. במקרה מיוחד זה, יש להתחיל בטיפול אנטיביוטי בהקדם האפשרי, שכן מה שמכונה "סטפילוקוקים" אחראים בעיקר לסוג זה של אנדוקרדיטיס.
התערבות כירורגית עשויה להיות נחוצה גם במקרה של סיבוכים קשים. כאן משוחזרים שסתומים הרוסים וכל המרכיבים הזיהומים שעלולים להיות זיהומים מוסרים, במידת האפשר.
אנדוקרדיטיס לנטה
אנדוקרדיטיס לנטה הוא תת סוג של אנדוקרדיטיס כללי וניגודים עם אנדוקרדיטיס חריפה כצורה נוספת. בעוד שהאחרון בא לידי ביטוי במהלך פתאומי מאוד, חריף ולעתים קרובות קשה, אנדוקרדיטיס לנטה הוא צורה הדרגתית. לרוב זה נגרם על ידי הפתוגן Streptococcus viridans. בתוך שבועות עד חודשים, הפתוגן יוצר את התנחלויותיו וצמיחתו על שסתום הלב ומוביל בהדרגה לתסמינים האופייניים. עם זאת, בשל התהליך האיטי יחסית, לעתים קרובות ניתן להבין זאת באופן בלתי אפשרי ורק ניתן להבחין בהם בצורה סובלימלית. במהלך המחלה לרוב יש חום ועייפות, אובדן תיאבון ואנמיה. ככל שהמחלה מתקדמת, מצבו הכללי של המטופל ממשיך להתדרדר, כך שהתסמינים מתבטאים יותר בשלב מסוים.
ליבמן-סאקס אנדוקרדיטיס
Libmann-Sacks אנדוקרדיטיס הוא גרסא למחלה שאין לה סיבה זיהומית ולכן ניתן לתאר אותה כסטרילית. לא חיידקים ולא פתוגנים אחרים גורמים לשינויים בדפנות הפנימיות של הלב, מחלות אוטואימוניות ככל הנראה עומדות מאחורי אנדוקרדיטיס. המחלה האוטואימונית זאבת erythematosus היא לרוב הגורם הבסיסי. תהליכים אוטו-אימונולוגיים בגוף גורמים להיווצרות משקעים של תאים שונים בדם על שסתומי הלב.
כתוצאה מכך נוצרים קרומים על שסתומי הלב, שלעתים קרובות אינם מזיקים, אך במקרים נדירים עלולים להוביל לאי נוחות ולשינויים מזיקים במסתמים. לפעמים מיתרי הלב יכולים לקרוע ויכולים להתפתח אי-ספיקות.
עם זאת, לעיתים קרובות, אנדוקרדיטיס של ליבמן-סאקס נותר ללא סימפטומים ולא מתגלה.
אנדוקרדיטיס ראומטית
אנדוקרדיטיס ראומטית היא סיבוך של קדחת שיגרון, מחלה אוטואימונית הקשורה לזיהום בקטריאלי.
ברוב המקרים היה זיהום סטרפטוקוקאלי בגרון כשבועיים לפני התסמינים. הזיהום עצמו יכול להיות לא מזיק, אך כתוצאה מכך הגוף יכול לפתח נוגדנים כנגד מבני הגוף עצמו, מה שעלול להוביל לחום, חולשה, עייפות ושינויים ראומטיים במפרקים.
אחד הסיבוכים האיומים של קדחת השגרון הוא מעורבות הלב בצורה של אנדוקרדיטיס ראומטית, כאן תאי הדם מתחברים למסתמי הלב ויכולים לגרום לצלקות ולהסתיידות.
כתוצאה מכך יכולים להיווצר שינויים במסתמי הלב, אשר יכולים להיות להם השלכות חמורות. בטיפול במעורבות לבבית קשה, יש לדכא את מערכת החיסון באמצעות תרופות כדי לשלוט בנוגדנים של הגוף עצמו.
האם אנדוקרדיטיס מדבק?
אנדוקרדיטיס בדרך כלל אינו מדבק. זה מופעל רק על ידי כמויות קטנות של חיידקים, שנמצאים במקומות רבים בפה או בגוף ויכולים להיכנס רק לזרם הדם באמצעות פגיעות קלות.
ההתמקדות הזיהומית היא אז רק על הלב, שם יכולים להיווצר מורסות קטנים, כמוסות של החיידקים.
מקור ומחלה
תנאי הכרחי לדלקת המובילה לפגיעה מבנית במסתמי הלב הוא שטיפה מוגברת של פתוגנים לדם (זה מכונה גם בקטריה).
נקודות התחלה תכופות ("מוקדים" של אנדוקרדיטיס) הם:
- דלקת עור מוגלתי (מה שנקרא שחין = פצעונים גדולים)
- דלקות באוזניים, באף ובגרון (כגון:
- דלקת שקדים חריפה, רפואית: דלקת שקדים
- דלקת בסינוסים paranasal = דלקת בסינוסים paranasal, רפואי: סינוסיטיס
- דלקת ריאות (דלקת ריאות)
- דלקות שיניים
- בקטריה
אצל אנשים בריאים העומס החיידקי המוגבר מביא להפעלה של מערכת החיסון: תאי דם לבנים מייצרים חלבונים בגוף עצמו (מה שנקרא נוגדנים) על מנת לסמן את הפתוגנים כפולשים זרים, כך שאפשר יהיה להסירם מהפגוציטים (המייצגים תת-קבוצה נפרדת של תאי דם לבנים וגם מכונה מקרופאגים) מבוטלים.
במקרה של נזק קודם (ראה לעיל), תלוי באגרסיביות של הפתוגן ובמערכת החיסון של האדם הנוגע בדבר, הרס השסתום הוא מהיר (חריפה היא התקדמות מחלה תוך 40 יום).
מה שנקרא אנדוקרדיטיס תת-אקוטי מתרחש באופן מגונה; התלונות (ראה להלן) בולטות כאן הרבה פחות מאשר בצורה החריפה. הסיבה לכך היא שפתוגנים שונים מספריים ופחות אגרסיביים מכריעים.
צורה נוספת של דלקת בדופן הפנימית של הלב, שהפכה נדירה כיום בגלל מניעה אנטיביוטית, היא תגובה רגישות יתר של מערכת החיסון שלנו.
בניגוד לצורה הנגרמת בעיקר על ידי פתוגנים (ולכן מכונה גם "אנדוקרדיטיס זיהומית"), הדלקת מתרחשת בתוך השסתום.
אחראי הוא דלקת קודמת הנגרמת על ידי מה שנקרא סטרפטוקוקים בטא-המוליטית, כאשר מנסים לשלוט בה, הנוגדנים של הגוף עצמו מגיבים לא רק עם רכיבי הקיר של הפתוגן, אלא גם עם מרכיבי הגוף עצמו של מולקולות חלבון של הלב או המפרקים שנראים כאילו דומים.
בעוד שהמונח "קדחת שגרונית" מתאר את התגובה של כל הגוף, מרכיב המשנה המשפיע באופן ספציפי על הלב מכונה "אנדוקרדיטיס ראומטיקה".
צורות מיוחדות נדירות יותר של דלקת הלב מופיעות ב:
- מחלות סרטן ("אנדוקרדיטיס מרנטיקה")
- מחלת האוטואימונית זאבת אריתמטוזוס ("אנדוקרדיטיס טרומבוטיקה ליבמן-סאקס")
על פי החשד, טריגר אלרגי ב"אנדוקרדיטיס parietalis fibroplastica Löffler "המוביל לאי ספיקת לב / אי ספיקת לב כתוצאה מהיווצרות יתר של רקמות חיבור.
מְחוֹלֵל מַחֲלָה
בדרך כלל הם חיידקים שונים גורמים גורמים לאנדוקרדיטיס זיהומית. לרוב זה כן סטפילוקוקיםובמיוחד החיידק Staphylococcus aureus. זה בערך 45-65% אחראי לאנדוקרדיטיס. הפתוגן השני הנפוץ ביותר באנדוקארדיטיס הוא אחד המינים סטרפטוקוקים ומכונה Streptococcus viridans. הוא גרם בערך 30% של אנדוקרדיטיס.
פתוגנים אחרים שנמצאים בסימן שאלה אך מתרחשים בתדירות נמוכה משמעותית מאלו שכבר הוזכרו הם, למשל, Staphylococcus epidermidis, Enterococci, יותר סטרפטוקוקים גם כן פטריות (Aspergillus fumigatus). האחרון בעיקר משחק תפקיד חולים חסרי פשרות למלא תפקיד, למשל, בחולים עם HIV, לאחר השתלות איברים או כימותרפיה.
כיצד פועלת האבחנה של אנדוקרדיטיס?
האבחנה שונה בהתאם לשאלה האם קיים חשד לאנדוקרדיטיס חיידקי זיהומי או אנדוקרדיטיס שאינו קשור לפתוגן. אנדוקרדיטיס זיהומית מאובחנת על פי מספר קריטריונים.
שני הקריטריונים החשובים ביותר הם מה שמכונה "תרבויות דם חיוביות" וחריגות בבדיקת האולטראסאונד או ה- CT.כדי להשיג את הראשון, נשאב דם מהמטופל במספר נקודות. זה מוזרק לבקבוקים מיוחדים בהם ניתן לגדל חיידקים. מה שנקרא "תרבויות דם" משמשים לאיתור חיידקים המסתובבים בדם ומספקים אינדיקציה חשובה לאנדוקרדיטיס אפשרי.
אם בדיקת האולטרה-סאונד מגלה גם חריגות בדפנות הפנימיות של הלב או השסתומים, אישור החשד לאנדוקרדיטיס. אם הקריטריונים העיקריים הללו לא מתקיימים כראוי, ניתן להשתמש בבדיקות נוספות בכדי להיות מסוגלים לאבחן את אנדוקרדיטיס בכל מקרה.
קריטריונים חשובים נוספים שיכולים לאשש אבחנה חשודה הם שימוש בסמים, מחלות לב אחרות, חום גבוה או מחלות כלי דם מסוימות.
איור לב עם שסתומי לב
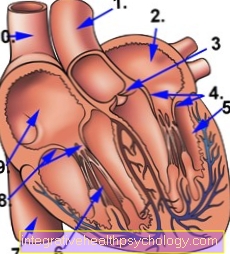
- עורק ראשי (אבי העורקים)
- אטריום שמאלי
- שסתום פרוזדורים שמאל = שסתום מיטרלי (סגור)
- שסתום לב שמאלי = שסתום אבי העורקים (פתוח)
- חדר שמאל
- חדר ימין
- נווה קווה נחות (נווה קווה נחות)
- שסתום לב ימין = שסתום ריאתי (פתוח)
- חדר ימני
- וונה קווה מעולה (וונה קווה מעולה)
טיפול מונע אנדוקרדיטיס
ההמלצות למניעת טיפול באנדוקרדיטיס הוגבלו בשנים האחרונות יותר ויותר בכדי להימנע ממתן אנטיביוטיקה מיותרת ובכך למנוע את העמידות הגוברת של חיידקים. טיפול בניתוח אנדוקרדיטיס מומלץ בימינו למטופלים עם החלפת מסתם לב, חולים עם אנדוקרדיטיס, חולים עם מומים מולדים מסוימים בלב, או שמופעלים מומי לב בעזרת חומר תותב.
מכיוון שאין הסכמה כללית באיזו מידה צריך גם לקיים טיפול מונע אנדוקרדיטיס, מדובר בסופו של דבר בנושא קבלת החלטות אינדיבידואליות. טיפול מונע כולל מתן אנטיביוטיקה ויש להתבצע בפרט לאחר ניתוח בפה ובגרון, למשל במקרה של טיפולי שיניים כמו פינוי טיפולי אבנית ו שורש, בהסרת השקדים (כְּרִיתַת הַשְׁקֵדִים) והתערבויות אחרות בתחום זה. בקבוצות בסיכון גבוה מומלצת טיפול מונע אנדוקרדיטיס גם להתערבויות כירורגיות רבות אחרות, למשל התערבויות בדרכי העיכול או בדרכי הנשימה, כמו גם בדרכי השתן.
האנטיביוטיקה ניתנת כ 30-60 דקות לפני ההליך. לצורך התערבויות בשיניים, עדיפות אמוקסיצילין או אמפיצילין; לצורך התערבויות בדרכי השתן או במערכת העיכול משתמשים באמפיצילין או פייפרצילין. האנטיביוטיקה הנבחרת מבוססת על פלורת החיידקים הצפויה באזור הניתוח. במקרה של חיידקים מיוחדים, יש להתאים את המניעה האנטיביוטית בהתאם.
למידע נוסף על הנושא כאן: טיפול מונע אנדוקרדיטיס
תדר (אפידמיולוגיה)
ברפובליקה הפדרלית של גרמניה ישנם כ -2 עד 6 מקרים חדשים של אנדוקרדיטיס בשנה בקרב 100,000 תושבים.
גברים נפגעים בתדירות גבוהה פי שניים מאשר נשים בממוצע. שיא גיל אנדוקרדיטיס הוא 50 שנה.
מאז שהתחיל טיפול אנטיביוטי, שכיחות המחלה לא פחתה בסך הכל (מה שיש להניח בגלל הטיפול המשופר), אולם דלקת שסתומי הלב מתרחשת כ 15 שנה מאוחר יותר מאשר קודם לכן, וחיידקים אחרים אחראים כגורמים מעוררים.
גורמים שונים מביאים לעלייה משמעותית בסיכון למחלה:
- פגמים במסתמי הלב המולדים (לרוב מושפעים שסתומי החדר השמאלי הגדול יותר, כלומר שסתום אבי העורקים ושסתום המיטרל המפרידים בין אטריום וחדר).
- מומים מולדים של הלב
- ניתוח לב
חיידקים המסתובבים בדם מקלים עליהם להיצמד לדופן הפנימית הרגישה של הלב, המכונה מבחינה רפואית אנדוקארדיום. עור זה, המורכב מרקמות חיבור, תאי שריר חלק וסיבים אלסטיים, מכסה גם את מסתמי הלב.
זה מסביר מדוע אנשים עם לבבות בריאים נוטים פחות לפתח דלקת בשסתומי הלב (אנדוקרדיטיס). בשנה הראשונה לאחר שהוחלף שסתום לב (שסתום לב מלאכותי), בערך 2% עד 3% מאלו אשר נותחו, מפתחים דלקת במסתמי הלב. בשנים שלאחר מכן הסיכון שוב פוחת.
יתר על כן, כל התהליכים הקשורים להחלשת מערכת החיסון של הגוף מייצגים סיכון מוגבר. מצד אחד מחלות של מערכת היוצרת הדם (תאי דם לבנים, מה שנקרא לויקוציטים, מבצעים את המשימה החשובה של הגנה על גופנו מפני פולשים ספציפיים), סוכרת (= סוכרת; ראה מחלות של הלבלב) או כימותרפיה.
התמכרות לסמים מקדמת את התרחשותה של דלקת במסתמי הלב (אנדוקרדיטיס), שכן הזרקות תוך ורידיות מביאות לרוב להתפשטות חיידקים, אשר לאחר מכן מגיעים ללב ימין ישירות דרך הוונא קאווה העילאית ופוגעים בעיקר בשסתום המפריד בין האטריום לחדר הימני (שסתום זה נובע מ שלושת עלוני השסתומים נקראים "שסתום טריקוספיד", מלטינית tri = three).
במקרים נדירים ניתן להיפגע גם על שסתום הריאה המוביל למחזור הדם.