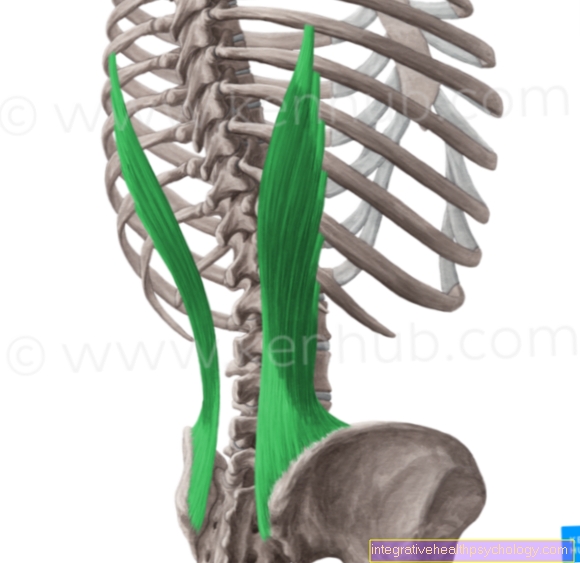
תסחיף ריאתי
מילים נרדפות במובן הרחב יותר
אוטם ריאה, תסחיף ריאתי, תסחיף ריאתי; תסחיף עורקי ריאה, ריאות
אנגלית: תסחיף ריאתי
הגדרת תסחיף ריאתי
תסחיף ריאתי נובע מקריש דם שנשטף (פַּקֶקֶת) שסותם עורק ריאה. זה יגדיל את שיעור ה- ריאה כבר לא סופק דם מאחורי התסמין (תקע סתימה).
התוצאה היא שכלי הדם שנותרו (עורקים) צריכים לפצות על זרימת הדם בכלי החסום. כתוצאה מכך, לחץ הדם עולה ב מחזור הדם הריאתי. האם ה לחץ דם גדל במחזור הדם הריאתי לאורך זמן רב, קיים סיכון לעומס יתר של הלב עם הפרעות קצב לב מסכנות חיים.

תדר (אפידמיולוגיה)
התרחשות באוכלוסייה
בהתאם לשכיחות התסחיפים הריאתיים אצל נשים, נשים מושפעות בעיקר בעיקר מתסחיף ריאתי.
בגרמניה בערך 20,000 - 40,000 תסחיפים ריאתיים קטלניים רשום.
בכ- 50% מכל המקרים, אם קיימת פקקת, ניתן גם להוכיח רפואית תסחיף ריאתי. עם זאת, רק חלק קטן מכל התסמינים מבחינים על ידי המטופל.
הגורמים לתסחיף ריאתי
תסחיף ריאתי נגרם על ידי פקקת (קריש עשוי מרכיבי דם) שנשטף בדרך כלל בכלי הריאה מהמחזור הגדול של הגוף ומעביר אותם מחדש. הסיכון להתפתחות פקקת אינו זהה לכל האנשים - כמו למחלות רבות אחרות, ישנם גורמי סיכון וגורמי הגנה מיוחדים המעדיפים או מונעים התפתחות של פקקת.
חלק גדול מהפרומוסים הגורמים לתסחיף ריאתי מגיע מהורידים העמוקים ברגליים. תרומבי נוצר כאן, בין היתר. בשלבים ארוכים של אי תנועה (אנא עיין: פקקת ברגל).
העובדה שמישהו לא זז במשך תקופה ארוכה יכולה להתרחש במהלך תאונה בה יש שברים ופציעות ברגליים וברגליים, מה שאומר שהמטופל צריך לשכב במיטה במשך זמן רב.
קרא עוד בנושא: צריבה ברגליים
גורם סיכון נוסף טמון בתותבות בברכיים, בירכיים ובמפרקים אחרים, שכן גם כאן לא ניתן להימנע מפגיעה בכלי הדם. תרומבי יכול להיווצר ביתר קלות על הנזק. בנוסף, לעיתים קרובות החולים אינם מסוגלים לנוע באופן מלא לאחר תותבות - זו הסיבה שמטרה אחת של הניתוח היא להביא חולים מנותחים לרגליהם במהירות האפשרית על מנת למזער את זמן השקר ובכך את הסיכון להיווצרות פקקת.
בנוסף לניתוחים במפרקים, הסיכון מוגבר בדרך כלל לאחר ניתוחים מכל סוג שהוא.
קבוצה נוספת של גורמי סיכון הם פתולוגיות גנטיות (ביטויים לא טבעיים של גנים), למשל מוטציה של גורם V Leiden.
קיים גם סיכון מוגבר לתסחיף ריאתי במהלך ההיריון. גם נערות ונשים צעירות שמשתמשות בכדור נמצאות בסיכון גבוה יותר לפתח פקקת ובכך תסחיף ריאתי. קרא עוד בנושא בכתובת: סיכון לפקקת הגלולה
אם יש הפרעות נוספות במאזן ההורמונאלי או המטבולי, יש לציין כי גם כאן עדיפה היווצרות פקקת.
אין לבוז לעישון והשמנה כגורמי סיכון לתסחיף ריאתי.
גורם סיכון רלוונטי נוסף מאוד הוא התניידות של הרגליים במהלך נסיעות ארוכות. הבעיה כאן היא שהדם כבר לא מסתובב כמו שצריך ולכן הוא קופא על רגליו (עִמָדוֹן). אם תדע שאתה מתכנן מסע ארוך (לְמָשָׁל טיסה) מומלץ במיוחד לחולים עם גורמי סיכון אחרים (כמתואר לעיל) לקבל זריקת הפרין חד פעמית אצל רופא המשפחה. זה מפחית את קרישת הדם בימים שלאחר מכן ובכך הסיכון להתפתחות פקקת.
אם ישנם מקרים ידועים של פקקת ותסחיף ריאתי במשפחה, על רופא לדון עד כמה יש למטופל גורמי סיכון כלשהם והאם יש לנקוט באמצעים מונעים.
קרא עוד בנושא:
- הגורמים לתסחיף ריאתי
הִתהַוּוּת
ברוב המקרים, נקודת המוצא של תסחיף ריאתי היא פקקת של פקקת הווריד התחתונה.פקקת ורידים ברגליים, בערך 60%) או פקקת ורידים באגן (בערך 30%). בשלב המוקדם של התפתחות פקקת, פקקת אינה יציבה ויכולה לקרוע את עצמה מדופן הווריד. היצירה הקרועה הזו, המכונה רפואית תסחיף, שוחה כעת בחזרה ללב דרך זרם הדם ומשם היא מוזרמת לריאות. שם הכלים שוב מצטמצמים והתסמין סותם את הכלי וזרם הדם הריאתי שמאחוריו.
תסחיף ריאתי מעוף
לפי ההשקפה של ימינו, טיסה מגדילה זאת לְהִסְתָכֵּן עבור פקקת ורידים ברגליים ותסחיף ריאתי. הסיבה לכך היא מצד אחד הישיבה הארוכה יותר, מצד שני לחץ האוויר התחתון מגביר מעט את קרישת הדם. ככל שהטיסה ארוכה יותר, כך גדל הסיכון להתרחשות פקקת. בפרט, אנשים הסובלים ממחלות קודמות והסיכון המוגבר להופעת פקקת צריכים להבטיח שהם קמים באופן קבוע במהלך טיסות וכי שרירי הרגליים מופעלים באמצעות תרגילים שונים. גַם גרבי דחיסה ותחבושות דחיסה להפחית במידה ניכרת את הסיכון לפקקת ורידים ברגליים ותסחיף ריאתי במהלך טיסות.
תסחיף ריאתי לאחר הניתוח
ניתוח מגביר את הסיכון לפקקת ורידים עמוקים ותסחיף ריאתי. הסיכון לכך תלוי בעיקר באורך הפעולה ובניידות המוגבלת שלאחר מכן. להפחתת הסיכון, לרוב לפני ניתוח ואחריו הפרין ניתן בצורה של חליטות או זריקות בטן.
תסחיף ריאתי נדיר לאחר פעולות קצרות ללא הגבלת תנועה לאחר מכן.
לאחר ניתוחים גדולים ואיסור על קיומם לאחר הניתוח, פקקי ורידים ברגליים ותסחיף ריאתי נפוצים יחסית למרות מתן הפרין. עם זאת, ככלל, תסחיף ריאתי קשה מאובחן ומטופל בזמן טוב באמצעות שהות במרפאה ומעקב טוב, כך שנזק תוצאתי הוא נדיר.
תסחיף ריאתי לאחר כימותרפיה
כימותרפיה יכולה להעלות את הסיכון לתסחיף ריאתי ופקקת ורידים ברגליים מכיוון שהדם נוטה יותר לפקקת. עם זאת, הדבר תלוי מאוד בתרופה המשמשת. לדוגמה, הגדילו לנלידומיד- או תלידומיד-כילוכימותרפיה מכילה את הסיכון ברורה ברורה ולכן יש להימנע תמיד מטיפול עם הפרין להיות מלווה.
עם זאת, סוכנים אחרים משפיעים מעט או לא על הסיכון לפקקת. יש לזכור כי הסרטן העומד בבסיס בדרך כלל מעלה את הסיכון לתסחיף ריאתי ובהתאם, הסוכן הכימותרפי אינו חייב להיות הגורם לתסחיף ריאתי.
תסחיף ריאתי מהגלולה
כל מי שמשתמש בכדור למניעת הריון צריך לדעת שרוב הגלולות מעלות את הסיכון לפקקת ובכך את הסיכון לתסחיף ריאתי.
החומרים הפעילים המשמשים בכדורים הם אסטרוגנים וגסטנים. תכשירים משולבים נקבעים לרוב בגרמניה. הסיכון לפקקת משתנה מתרופה לתרופה, תלוי במינון של החומר הפעיל המתאים ואיזה פרוגסטין הגלולה מכילה. תכשירים משולבים עם מינון גבוה של אסטרוגן וגסטנים מהדור השלישי או הרביעי מגבירים את הסיכון פי חמישה, בעוד שתכשירי פרוגסטין טהורים כמעט ולא משפיעים על הסיכון לפקקת.
בשילוב עם גורמי סיכון אחרים כמו עישון, הסיכון לפקקת יכול להעלות באופן משמעותי יותר.
תסחיף ריאתי מעישון
עישון לא רק מגביר את הסיכון למחלות ריאה שונות, זה גם מגביר את זה סכנת פקקת ברור. זה גם מגדיל באופן משמעותי את הסבירות לתסחיף ריאתי אצל מעשנים. הסיבה לכך היא שעישון משנה את הרכב הדם ואת תכונות הזרימה שלו וגורם לנזק לכלי הדם.
במיוחד נטילת הגלולה במקביל מעלה משמעותית את הסיכון לתסחיף ריאתי ופקקת ורידים ברגליים, וזו הסיבה שיש להימנע מאחד מהשניים.
אם אתה מפסיק לעשן, הסיכון לפקקת נורמליזציה חוזרת לאחר שבועות עד חודשים.
גורמי סיכון
כגורם לתסחיף ריאתי ברוב המקרים פקקת ברגל (לעיתים רחוקות גופי אוויר, שומן או זרים), גורמי הסיכון לתסחיף ריאתי ופקקת חלים באופן שווה:
- פעולות (בפרט מפרק ירך מלאכותי ו מפרק הברך המלאכותי)
- הַשׁמָנָה
- עָשָׁן
- מין (נשים> גברים)
- אורח חיים בישיבה (טיסות למרחקים ארוכים = תסמונת מחלקת תיירים)
- לֵדָה
- ורידים בולטים (דליות)
- הפרעות בדם (לוקמיה)
- מחלות לב (בפרט פרפור פרוזדורים)
- תרופות (בעיקר אמצעי מניעה דרך הפה ("כַּדוּר”))
- מחלות גידולים (למשל סרטן הערמונית או סרטן הלבלב)
- מחלות תורשתיות
- ה התנגדות APC ("מוטציה של גורם V Leiden") היא המחלה התורשתית הנפוצה ביותר הקשורה לסיכון לפקקת. הסיכון לפקקת גבוה פי 7-100 (תלוי בתורשה).
- חסר אנטתרומבין III (AT III) בעיקר משפיע על חולים צעירים יותר
- חלבון C וחלבון S - מחסור *
אם גורמים נוגדי קרישה אלו מופחתים כתוצאה ממחסור מולד, פקקת יכולה להתרחש בגיל ההתבגרות. - היפר־הומוציסטינמיה היא יכולת השפלה פגומה בירושה של הומוציסטאין בעלת רמות הומוציסטאין מוגברות מאוד בדם. ההשלכות כוללות סיכון מוגבר לפקקת.
ניתן לאבחן את כל המחלות התורשתיות שהוזכרו באמצעות בדיקות דם.
- מחלות של כָּבֵד עם היווצרות לקויה של גורמי קרישה (למשל שחמת הכבד)
מהלך של תסחיף ריאתי
תסחיף ריאתי בדרך כלל מקורו בפקקת (קריש דם) שנמצא בעורק רגליים עמוק. לפני שפקקת זו מתמוססת לחלוטין ומעוררת תסחיף ריאתי מסכן חיים, בדרך כלל נקרעים קרישי דם קטנים מהפקק. הם גורמים לתסחיפים זעירים בריאות, אשר לכן מתגלים לעיתים רחוקות מאוד.
תסמינים כמו ירידה בחוסן, קוצר נשימה, שיעול וסחרחורות יכולים להופיע גם עם התסחיפים הקטנים ולכן יש לקחת אותם ברצינות. אם הפקקת משתחררת לחלוטין, היא בדרך כלל סוגרת כלי ריאה גדול. זה מוביל לכאבים חזה פתאומיים וקוצר נשימה. בנוסף, האדם הפגוע יכול לסבול מהלם, המתבטא בדופק מוגבר מאוד. במקרה זה יש צורך בטיפול רפואי מיידי. אפילו עם טיפול שמתחיל במהירות, יתכן שגם תסחיף ריאתי יפגע בלב.
בגלל סתימת כלי הריאה, על הלב לשאוב כנגד לחץ גבוה במיוחד. עם זאת, בגלל המחסור החמצן לעיתים קרובות, הוא אינו מסוגל לעשות זאת ויכול להתפרק (הוא לא יכול לבצע את העבודה הנוספת הנדרשת). הפירוק הזה, שמתרחש בדרך כלל במחצית הימנית של הלב, יכול לגרום לאי ספיקת לב קבועה (אי ספיקת לב), הקשורה לתמותה מוגברת מאוד (שיעור המוות).
תסמינים / תלונות
אין תסמינים המעידים באופן חד משמעי או חד משמעי על תסחיף ריאתי.
התסמינים יכולים להיות:
- לב רץ
- קוצר נשימה
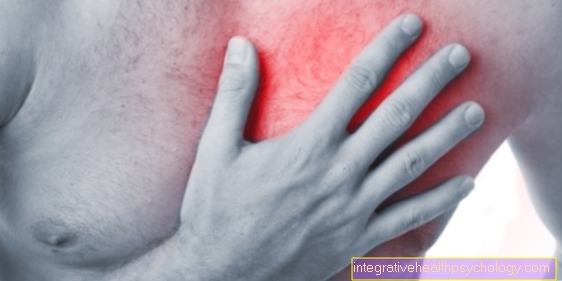
- כאבים בחזה, במיוחד כשאתה נושם
- זיעה פתאומית
- להשתעל
- חום
- חרדה (עוד תחת: לחץ בבית החזה - אלה הסיבות)
- אובדן הכרה פתאומי
לתסמינים ריאתיים רבים, בעיקר קטנים יותר, אין תסמינים וניתן לאתר אותם רק עם בדיקות מיוחדות.
קראו עוד על תסמיני תסחיף ריאתי
סימנים ראשונים לתסחיף ריאתי
כיצד תסחיף ריאתי בא לידי ביטוי תלוי בגורמים שונים. אלה כוללים את גודל הקריש והריאה המושפעת, אספקת הדם שנותרה לריאה הפגועה, גיל ומחלות קודמות של אלה שנפגעו. תסחיף ריאתי קטן יכול להתעלם לחלוטין, במיוחד אצל אנשים בריאים אחרת. התסמינים האופייניים לתסחיף ריאתי גדול הם אחד נשימה פתאומית ועלייה נלווית בקצב הנשימה ובדופק.
תסמינים אלה מופיעים לרוב מרגע לרגע. לעתים קרובות אחד הולך עם זה פחד גדול שיכול להתפתח לפחד מוות. תלוי נשימה, מתפתח יחסית מהר כְּאֵב בקטע הריאה הפגוע או מתחת לסרעפת, כ -2 / 3 מהחולים מתוארים עם תסחיפים גדולים יותר.
סימן נפוץ נוסף לתסחיף ריאתי הוא להשתעל. בגלל מות רקמת הריאה, השיעול יכול להכיל גם דם.
אם ביצועי הלב נפגעים בצורה כה קשה כתוצאה מהתסחיף, עד שלא מספיק נשאבים בדם במחזור הדם, בעיטה בעיות במחזור הדם עם זיעה, רעידות ואולי אובדן הכרה.
בשל השילוב של מחסור בחמצן ועומס יתר על הלב, תסחיפי הריאה העיקריים הם מסכני חיים ויכולים להוביל במהירות למוות אם לא יתחיל טיפול. מרבית התסחיפים הריאתיים הקשים והקטלניים הם לסירוגין. במהלך תסחיף ריאתי קטן, סחרחורות, התקפי עילפון ודפיקות לב מתרחשים שוב ושוב במשך שעות או ימים. אם התופעות מתפרשות נכון, בדרך כלל ניתן למנוע תסחיף ריאתי גדול.
מה יכולים להיות סימנים אופייניים לתסחיף ריאתי?
לעתים קרובות קשה לזהות את תסחיף הריאה מכיוון שתסמיניו אינם ספציפיים ביותר ולעיתים רחוקות כולם מופיעים יחד. הסימנים העיקריים הם קוצר נשימה וכאבים בחזה. אלה מתרחשים בדרך כלל באופן פתאומי כאשר התסחיף נעצר בכלי ריאה. בנוסף לקוצר נשימה, יכול להופיע מה שנקרא צינוזה. זה בא לידי ביטוי בכחול של הריריות (בעיקר השפתיים) ואולי גם האצבעות ונוצר בגלל מחסור בחמצן.
חוסר החמצן הנגרם כתוצאה מתסחיף יכול גם לפגוע בלב. תסחיף ריאתי יכול גם להעלות את לחץ הדם בכלי הריאה. מצד שני, הלב צריך לשאוב ביתר שאת, וזו הסיבה שהוא גם משתמש יותר חמצן. השילוב יכול להוביל לאי ספיקת לב, לעלייה בדופק ולירידה בלחץ הדם. השילוב של ירידה בלחץ הדם ועלייה בקצב הלב מעיד על מצב של הלם ויכול גם לעורר סחרחורת והזעה. סימנים לא ספציפיים במיוחד יכולים להיות גם שיעול יבש או אפילו שיעול דם.
תסחיף ריאתי וכאב
תסחיף ריאתי עשוי, אך הוא כאב לא מאוד אופייני ובדרך כלל לא הסימפטום העיקרי. הסיבה המדויקת שלה עדיין לא מובנת לחלוטין.
בדרך כלל מתרחש בהתחלה כאב מאחורי עצם החזה שניתן לטעות בהתקף לב. במהלך הימים, גירוי קרומי הריאה בדרך כלל מביא לסוג שונה של כאב שעוצמתו תלויה בנשימה.
אם מתרחשת דלקת ריאות, הכאב עלול להחמיר. חשוב שגם גורמים אחרים יש לקחת בחשבון ולהבהיר אם הכאבים נמשכים.
האם כאבי גב יכולים להיות סימפטום של תסחיף ריאתי?
כאב גב הם אחד התסמינים האפשריים של תסחיף ריאתי. לרוב הם מתרחשים באזור של אמצע לגב עליון שם התסחיף הריאתי מגרה את קרומי הריאה ויכול להוביל לכאבים.
כאבי הגב לרוב אינם מופיעים בנפרד אך הם מלווים בתופעות אחרות כגון קוצר נשימה או אחד זיהום ריאות נלווה. הם מתרחשים במהירות יחסית ומשנים את אופיים במהלך הימים הקרובים, כך שהכאב בדרך כלל מרגיש שונה ככל שהוא מתקדם. לעתים קרובות הם מתחזקים עם שאיפה ו / או נשיפה וצריכים להשתפר משמעותית לאחר מתן משככי כאבים.
שיעול כסימפטום לתסחיף ריאתי
שיעול הוא תסמין נפוץ, גם אם לא מאוד ספציפי, של תסחיף ריאתי. תסחיפים קטנים יותר, אחרת לא בולטים, באים לידי ביטוי בשיעול יבש. עם תסחיפים גדולים יותר, יכול להופיע שיעול עקוב מדם. מצד אחד השיעול נוצר מכיוון שקריש הדם התקוע מגרה ישירות את הריאות. בנוסף, ישנה זרימת דם מופחתת באזור שמאחורי הכלי החסום. זה יכול לגרום לדלקת באזור, הגורם גם לשיעול. במקרה הגרוע ביותר, זה אפילו יכול לגרום לדלקת ריאות.
חום כסימפטום לתסחיף ריאתי
חום הוא סיבוך ידוע של תסחיף ריאתי. לרוב זה לא מתרחש מייד באותה צורה של התסחיף. במקום זאת, זה מרגיש את עצמו זמן מה אחר כך. הטריגר לכך הוא ברוב המקרים מה שמכונה דלקת ריאות באוטם, כלומר דלקת ריאות המופיעה לאחר אוטם ריאתי. התקף לב מתאר מצב בו הרקמה לא מסופקת עם מספיק דם וכתוצאה מכך היא סובלת ממחסור בחמצן וחומרים מזינים. זה מופעל על ידי קריש דם בריאות. האזור התחתון הנתון נקרא גם אזור האוטם. בגלל האספקה המספיקה, דלקת יכולה להתיישב במקום, מה שמוביל לתסמינים כמו חום.
הזעות לילה כתסמין של תסחיף ריאתי
הזעות לילה הן סימפטום מאוד לא ספציפי, אך ברוב המקרים יש לקחת זאת ברצינות רבה. הזעות לילה אמיתיות הן כאשר מישהו מזיע כל כך רע בלילה שצריך להחליף את הפיג'מה והמצעים שלהם. במקרה של תסחיף ריאתי, ישנם שני טריגרים אפשריים להזעת לילה: מצד אחד, לאחר מכן, התסחיף יכול לעורר דלקת ריאות, המלווה בחום ובצמרמורות. לאנשים מבוגרים בפרט לעתים קרובות אין חום, במקום זאת הם סובלים מהזעת לילה. אי ספיקת הלב הנגרמת כתוצאה מתסחיף הריאה עלולה לגרום גם להזעות לילה.
האם יש תסחיפים ריאתיים שלא הבחינו?
בפרט, קרישים שרק סוגרים כלים קטנים ואז מתפרקים במהירות על ידי הגוף יכולים לגמרי מבלי לשים לב להישאר או לגרום לאי נוחות קלה בלבד. הנפגעים מייחסים זאת לעתים קרובות לסיבות אחרות.
מבודד, תסחיף ריאתי אינו מורגש או סתם קל לא מסוכן במיוחד עם זאת, הדבר המורכב הוא שלעתים קרובות עוקבים אחריכם תסחיפים ריאתיים אחרים, שהם גדולים יותר ויכולים להיות מסכני חיים. לכן יש לחשוד בתסחיף ריאתי תמיד התייעץ עם רופא הפכו. ההנחה היא כי כמחצית מכל תסחיפי הריאה עוברים על הדעת.
אבחון תסחיף ריאתי

- א.ק.ג.
- סונוגרפיה דופלר של הלב
- מדידת לחץ במחזור הריאה
- סקרטיגרפיה של זלוף של הריאות עם אגרגטים של אלבומין עם תווית טכנית
- אנגיוגרפיה ריאתית (הדמיה של כלי הריאה)
- CT ספיראלי
- אנגיוגרפיה להחלפה דיגיטלית (DSA)
כיצד ניתן לזהות תסחיף ריאתי?
תסחיף ריאתי מציג את עצמו באופן שונה ממקרה למקרה ותלוי גם בגודל הכלים החסומים.
חולים המציגים את עצמם סובלים מקשיי נשימה קלים עד חמורים עד קוצר נשימה.
סימנים אחרים לתסחיף ריאתי עשויים לכלול שיעול חדש, כאב בחזה, סְחַרחוֹרֶת, חרדה מהזעה, כמו כשל במחזור הדם לִהיוֹת.
פעימות לב לא סדירות (הפרעות קצב לב) יכול גם להיות אינדיקציה לתסחיף ריאתי. אם רגל חדשה או נפוחה לאחרונה, אדמומית, כואבת ומחוממת יתר, היא יכולה להיות פקקת ורידים ברגליים אשר בשילוב עם הסימפטומים האחרים שתוארו לעיל עשויים להעיד על תסחיף ריאתי.
עם הכניסה, שאלון פשוט מכוון ציון וולסעל ידי שאילת שאלות סטנדרטיות לגבי כמה גדול הסיכון לתסחיף ריאתי.
יתר על כן, דגימת דם יכולה להגדיל את D dimers (מוצרי ביקוע מקרישה) ניתן לחזק חשד. מאת א בדיקת CT או ייצוג של כלי ריאה בתהודה מגנטית (MR אנגיוגרפיה), כמו גם scintigraphy, לעתים קרובות ניתן לאתר תסחיף. Scintigraphy ריאות זלוף כולל הזרקת חלקיקים רדיואקטיביים לווריד; אם חלק מהריאה חסומה על ידי תסחיף, חלק זה של הריאה מציג את עצמו ללא חלקיקים רדיואקטיביים, מכיוון שאלו לא יכולים להגיע לשם דרך הכלי הסגור. כלי אבחון נוספים הם אולטרסאונד לבבי (אקו לב), ה א.ק.ג. וה צילום רנטגן של החזה.
שינויים ב- EKG בתסחיף ריאתי
אם יש תסחיף ריאתי, בין רבע לחצי מהמטופלים מופיעים שינויים ב- ECG. המספר מראה כי ה- ECG ככלי אבחון אינו משמעותי במיוחד ויש לו רגישות נמוכה.
במילים אחרות, משמעות הדבר היא שאם א.ק.ג. תקין, מספר גדול של חולים עדיין סובל מתסחיף ריאתי. א.ק.ג ישן יותר, שיוצר לפני שהיה חשד או תסמינים של תסחיף ריאתי, יכול להועיל לרופא המטפל. בהשוואה ל- ECG "הטרי", ניתן לראות ולתאר בצורה ברורה יותר שינויים פרטניים במטופל.
הבסיס לשינוי ה- EKG במקרה של תסחיף ריאתי הוא שיש נפח ועומס לחץ על הלב הימני. בגלל התסחיף של כלי הריאה, ההתנגדות לריאות גוברת והלב הימני צריך להפעיל כוח רב יותר כדי להזרים את הדם אל תוך הריאות ובאמצעותם.
בגלל הלחץ הגדול יותר על הלב הימני, ה- EKG מראה סוג נכון.
שינויים נוספים ב- ECG יכולים להיות היווצרות תצורת S1Q3 (גל S בעופרת I ו- Q גל בעופרת III), T שלילי עבור מוביל V1-3, וחסר השלמה לחסימה של ענף הצרור הימני.
שינויים אלה הם בחלקם באופן בולט ונראה לעין אחרת. מסיבה זו, האבחנה וההערכה של א.ק.ג צריכה להתבצע רק על ידי רופא.
קרא מידע נוסף על נושא זה בכתובת: שינויים ב- EKG בתסחיף ריאתי
CT לתסחיף ריאתי
טומוגרפיה ממוחשבת, או CT בקיצור, היא מה שהיא כיום החקירה החשובה ביותראם יש חשד לתסחיף ריאתי. על ידי תיאור כלי הריאות, ואם קיימים, הקריש הממוקם בהם כחלק מה שנקרא אנגיוגרפיה של CT ניתן לשפוט היטב אם קיים תסחיף ריאתי או לא. אם הרופאים אינם רואים קרישים בכלי הריאה בבדיקה זו, ניתן לומר בוודאות רבה כי התסמינים אינם נגרמים כתוצאה מתסחיף ריאתי.
חשוב עם אנגיוגרפיה של CT חומר ניגוד יש להזריק לווריד, מכיוון שזו הדרך היחידה להראות את מערכת כלי הדם. אמצעי הניגוד הוא בדרך כלל המכיל יוד ויכול אחד תגובה אלרגית וכן להפעיל בלוטת תריס יתר. לכן, יש לדעת לפני הבדיקה האם קיימת אלרגיה ידועה לתקשורת ניגוד או בלוטת התריס יתר.
D dimers
די-דימר הם חלבונים המשתחררים לדם כאשר מתמוסס הדם הקשור. פצע פשוט, שעליו הדם נקרש ונשבר לאחר זמן, יכול לגרום אפוא ל D-dimers מוגבר. עם זאת, פקקי דם (קרישי דם) שנמצאים בתוך כלי דם נשברים גם הם לאורך זמן ויכולים לשחרר די-דימר. לכן חלבונים אלה הם ערך דם חשוב לפסילת תסחיף ריאתי. מכיוון שהגורמים להעלאת D-dimers הם מגוונים, ערך D-dimer גבוה לא בהכרח אומר שישנו תסחיף ריאתי. לעומת זאת, אם הערך שלילי (אין עדות ל- D-dimers), ניתן לשלול תסחיף ריאתי.
קרא עוד בנושא למטה: די-דימר
מהו ציון התסחיף ריאתי?
עם ציון התסחיף הריאתי, החולים מחולקים לקבוצות סיכון על סמך פרמטרים שונים. ניתן לחשב את הנקודות מהגורמים הבאים: לגיל יש את מספר שנות החיים כנקודות.הנקודות למין הגברי (10 נקודות), סרטן (30 נקודות), אי ספיקת לב = אי ספיקת לב (10 נקודות), דופק מעל 110 פעימות בדקה (20 נקודות), לחץ דם סיסטולי = ערך לחץ דם ראשון מתחת ל 100 מ"מHg (30 נקודות), קצב הנשימה מעל 30 דקות לדקה (20 נקודות), טמפרטורת הגוף מתחת ל 36 מעלות צלזיוס (20 נקודות), ירידה במצב התודעה (60 נקודות) ורוויה חמצן מתחת ל 90% (20 נקודות) מתווספים.
עבור אלו עם פחות מ -85 נקודות, הסיכון למות הוא נמוך. מעל לזה יש סיכון מוגבר.
סיווג תסחיף ריאתי

הצגת הבמה תסחיף ריאתי.
ישנן ארבע דרגות חומרה.
- שלב I: קל
מרפאה: רק תסמינים לטווח קצר או ללא תסמינים.
כשל במחזור הדם: <25% - שלב ב ': בינוני
מרפאה: קוצר נשימה קל ודופק מואץ.
כשל במחזור הדם: 25% - 50% - שלב III: מסיבי
מרפאה: קוצר נשימה קשה, קריסה.
כשל במחזור הדם:> 50% - שלב IV: קשה
מרפאה: כמו שלב III בתוספת הלם
כשל במחזור הדם:> 50%
תסחיף ריאתי דו צדדי
הסימפטומים של תסחיף ריאתי דו צדדי זהים בעיקרם בתסחיף ריאתי חד צדדי. עם זאת, מכיוון ששתי הריאות מושפעות, יתכן הרבה יותר קשה. חומרתם תלויה גם בגודל הכלים הנגועים של הריאה בהתאמה.
רק במרפאה ניתן לבחון בדיקות הדמיה אילו כלים חסומים על ידי הקריש והאם רק אחת מהריאות או שתיהן נפגעות. הטיפול הבא תלוי אז בעיקר בחומרת תסחיף הריאה ובמצב המטופל.
טיפול בתסחיף ריאתי
הטיפול תלוי בעיקרו על הבמה.
מתן טיפולי של הפרין נחוץ בכל שלב. הפרין ניתן באמצעות זלוף שנקרא במינון קבוע דרך גישה ורידית.
מ ה שלב II עד הרביעי ניתן לבצע טיפול שנקרא טרומבוליזה (תוך התחשבות בהתוויות נגד, למשל לא לאחר ניתוחים אחרונים).
תרומבוליטיס ממיסים באופן פעיל את פקקת או תסחיף ריאתי. היה בעד זה תרופות אֵיך:
- סטרפטוקינאז
- אורוקינאז
- rt-PA (מפעיל פלסמינוגן רקמות)
נָתוּן.
סיכון מרכזי לטיפול זה הוא שלמטופל נטייה משמעותית לדמם במהלך הטיפול.
מ ה שלב III עד הרביעי ניתן לבצע פיצול קטטר שנקרא. שיטה זו זמינה רק במרכזים נבחרים. קטטר מוחדר דרך כלי הדם (עוֹרֶק) התקדם ישירות לתסחיף הריאתי ואז נמחץ מכנית.
משלב הרביעי ובסכנת מוות מוחלטת ניתן לעשות ניסיון להסיר את תסחיף הריאה בניתוח.
באופן כללי, אחרי תסחיף ריאתי מגיעים טיפול קרישה קבוע מרקומר עַל. מרקומאר מעכב את מערכת הקרישה, מה שמגדיל את הזמן שלוקח לדם להקרש. זה מפחית את הסיכון להתפתחות פקקת.
מהי עזרה ראשונה לתסחיף ריאתי?
אם מופיעים סימנים חריפים לתסחיף ריאתי, יש צורך באמצעי עזרה ראשונה מיידית על מנת להבטיח כי לאדם הנוגע בדבר יש סיכוי לשרוד. אנשים המודעים הם לרוב חסרי מנוחה, ולכן יש להרגיע אותם קודם.
בגלל המחסור החמצן הפתאומי וההשפעה על הלב, האדם צריך לזוז ולהתאמן כמה שפחות. לרוב זה עוזר לשכב את האדם שנפגע. עם זאת, יש להעלות מעט את פלג הגוף העליון. חשוב שמדברים עם האדם הנוגע בדבר כך שניתן יהיה למצוא עמדה נוחה.
אם האדם חסר הכרה, יש לבדוק את הנשימה והדופק באופן קבוע. במקרה של דום לב, יש להתחיל מייד בהחייאה (החייאה). זה מורכב מ 30 לחיצות חזה לסירוגין ושתי תרומות נשימה.
חשוב לא לשכוח להתקשר לרופא החירום (112) בהתרגשות. רופא החירום יכול להשתמש בהפרין (מדלל דם) לטיפול בקריש הגורם לו. בנוסף, בדרך כלל נדרשים משככי חמצן ומשככי כאבים. טיפול נוסף בדרך כלל צריך להיעשות בבית החולים.
ליזיס בתסחיף ריאתי
תמוגה (ליתר דיוק "פיברנוליזה"אוֹ"טרומבוליזה") בתסחיף ריאתי מתבצעת לרוב על חולים שנמצאים במחזור הדם לא יציב. ניתן לראות זאת למשל מלחץ דם, קצב לב וכמות החמצן בדם. מטרתו היא להמיס את הקריש באופן פעיל וכך לפתוח את הכלי הסגור במהירות האפשרית. לשם כך ניתן להזריק תרופות שונות לווריד של המטופל.
תמוגה כוללת זאת תמיד סכנת גרימת דימום קשה. לדוגמה, אין לעשות זאת אם לאחרונה עבר ניתוח גדול או אם יש לך דימום מוחי.
הנחיות
ה הנחיות 2010 להחזיק בזכות זו בתחילת חשד ל ציון וולס יש לקבוע כדי להעריך את רמת הסיכון לתסחיף ריאתי.
הירידה בערכי הדם וקביעת פרמטרים חיוניים כמו לחץ דם, דופק וטמפרטורה הם תמיד חלק מהאבחון הבסיסי.
לאחר מכן מתבצעת הקלטה CT ספיראלי עָשׂוּי. בשלב הבא ניתן לבצע אוורור וסקינטיגראפי זלוף על מנת לאשר או לשלול חשד אפשרי. על פי ההנחיות, ניתן לבצע גם אנגיוגרפיה של MR, אם כי הערך האינפורמטיבי של זה לא הוכח במלואו. עם אקוקרדיוגרפיה (אולטרסאונד לבבי), א.ק.ג וסונוגרפיה (קולי) של ורידי הרגל העמוקה, ניתן להשלים את האבחנה.
ההנחיות ממליצות על נוגדי קרישה לאחר תסחיף ריאתי במשך 3 עד 6 חודשים. בהתאם לגורם לתסחיף, ניתן לבצע גם נוגדי קרישה למשך זמן בלתי מוגבל.
משך נוגד קרישה (נטילת מרקומר)
אם מאובחנים תסחיף ריאתי, Marcumar משמש בדרך כלל בגרמניה כדי לדלל את הדם, הידוע גם כנוגד קרישה. כמה זמן נוגד קרישה נחוץ תלוי בגורם לתסחיף הריאה.
אם ניתן לזהות בבירור סיבה שהיתה זמנית בלבד - למשל מסע ארוך, חוסר תנועה לאחר ניתוח או מחלה ארעית וחמורה - מרקומר יכול לרוב הופסק לאחר 3 חודשים הפכו.
אם תסחיף ריאתי מתרחש בסרטן ידוע, צריך מֶשֶׁך כֹּל הָחַיִים או לפחות עד שתרפא מרקומאר.
אם לא ניתן לקבוע שום סיבה, מה לעשות לאחר מכן תלוי אם א פקקת ורידים ברגליים היה קיים בזמן התסחיף הריאתי. במקרה של פקקת ורידים ברגליים בירך או בירך קרוב לתא המטען מֶשֶׁך כֹּל הָחַיִים יש לבצע נוגד קרישה. במקרה של פקקת ורידים ברגליים התחתונה הרחק מהגזע ניתן להשתמש בנוגדי קרישה 3 חודשים להסתיים.
אם תסחיף ריאתי או פקקת ורידים ברגליים מתרחשים שוב ושוב מבלי שנקבע סיבה, מומלץ גם ליטול את מרקומר לכל החיים. ההחלטה הסופית לגבי משך ההפרשה כוללת גם גורמים כמו מחלות קודמות והסיכון לדימום - זו הסיבה שמשך ההתרחשות הוא בסופו של דבר החלטה פרטנית של הרופא המטפל.
סיבוכים
סיבוכי תסחיף ריאתי יכולים לכלול:
- אי ספיקת לב ימנית (אי ספיקת לב ימנית)
- אם העמס על הלב הימני יכול להתפתח בהפרעות קצב לב מסכנות חיים, במיוחד בתסחיפים ריאתיים קשים.
- תסחיפים ריאתיים קטנים חוזרים ומובילים לאי ספיקת לב ימנית (אי ספיקת לב ימנית) עם פרוגנוזה לא פחות טובה
- תוכל למצוא מידע נוסף בנושא זה תחת: אי ספיקת לב
- דלקת בשדיים (pleurisy) עקב מחזור דם לקוי
- מוות (נמק) של החלק הלא מבושם של הריאה (אוטם ריאה) - התוצאה יכולה להיות שיעול עקוב מדם
- דלקת ריאות (דלקת ריאות)
תסחיף ריאתי עם דלקת ריאות
סיבוך אפשרי אחד של תסחיף ריאתי הוא זיהום ריאות. לעיתים קרובות הוא מתפתח באזורים של הריאות שמתו לפחות בחלקם כתוצאה מהסרת כלי הדם - מה שנקרא אוטם ריאה.
אוטם ריאה ודלקת ריאות אינם שכיחים בתסחיף ריאתי. חלקם קשים לאיתור מכיוון שהם יכולים לבטא את עצמם מאוד כמו תסחיף ריאתי. אינדיקציות שבנוסף לתסחיף קיימת גם דלקת ריאות הן, למשל, כיח צהוב, מוגלתי, ארוך שנים, חום גבוה ורמות מוגברות של דלקת בדם מוגברות. ככלל, דלקת ריאות מחמירה את מצבו של המטופל באופן משמעותי, מעכבת את ההחלמה, או אפילו מביאה למוות.
קרא עוד על כך בכתובת: סימנים של דלקת ריאות
מְנִיעָה
מכיוון שתסחיף ריאתי כמעט תמיד נובע מפקקת, כל האמצעים המניעתיים לטרומבוזה חלים גם על תסחיף ריאתי:
- לובש גרבי דחיסה לפני פעולות או לאחר הלידה
- שימוש בתרופות נוגדות קרישה (למשל הפרין) במהלך הניתוח או נוגדי קרישה דרך הפה (למשל מרקומר) לאחר פקקת.
- הימנעות מגורמי הסיכון לעיל
- במקרה של תסחיפים ריאתיים חוזרים, מוחדר מסך מה שמכונה "קאווה" - סוג של מסננת מושתל בווריד הגדול ביותר (vena cava) המוביל ללב. מסננת או מסך זה תופס את פקיקות הצף מפקקת ורידים ברגליים ומפקקת ורידי האגן כך שלא יוכלו להיכנס לריאות.
- פעילות גופנית קבועה ומספקת בכדי להבטיח אספקת דם טובה לוורידים ברגליים, הימנעו ממושכות ישיבה ארוכות עם ברכיים כפופות
- שתו מספיק שתייה בכדי להימנע מעיבוי דם
מניעת תסחיף ריאתי
תסחיף ריאתי יכול להשפיע על כל אחד, אם כי יש קבוצות חולים מסוימות הנמצאות בסיכון מוגבר לפתח תסחיף.
קבוצות סיכון אלה יכולות, עם זאת, להפחית את הסיכון על ידי נקיטת צעדים מונע נגד. אם יש מחלות המגדילות את הסיכון לפקקת (כמו סרטן, הפרעות הורמונליות, מוטציות סביב מערכת הקרישה ואחרות) ניתן לציין תרופות קבועות עם נוגדי קרישה.
יש כאן קבוצות תרופות שונות, לפיהן משמשים כאן לעתים קרובות הקומרינים. בגרמניה הקומרין Marcumar® הוא התרופה הנפוצה ביותר. מכיוון שהוא בעל פה (דרך הפה) ניתן לנטוע ולא צריך להזריק, זה מתאים מאוד לתרופות לטווח ארוך או קבוע. כאשר לוקחים את Marcumar® חשוב מאוד לפקח עין תמיד על ערך ה- INR.
קרא עוד על הנושא כאן: INR
חשוב מאוד ללבוש גרבי דחיסה שכן הדבר מונע מהדם להצטבר ברגליים ולגרום לפקקת.
במיוחד כאשר ישנם גורמי סיכון שלא ניתן להסירם, כגון מוטציה של גורם V Leiden, יש להימנע בכל מחיר מגורמי סיכון מיותרים כמו עישון.
לפני נסיעות ארוכות, יש לפנות לרופא לצורך טיפול נוגד קרישה חד פעמי (נוגד קרישה) עם הפרין - במיוחד אם למטופל יש גורם סיכון אחד או יותר.
אמצעי מניעה פשוטים מאוד אחרים הם להימנע מספיק מפעילות גופנית ותקופות ישיבה ארוכות. כמו כן יש להבטיח כי שתיית נוזלים מספקת.
קרא גם את הנושא שלנו: מניעת תסחיף ריאתי
מתי אוכל לעוף שוב לאחר תסחיף ריאתי?
אין הסכמה ברורה לגבי כמה זמן לא לטוס לאחר תסחיף ריאתי. לרוב זה מומלץ בערך 6 חודשים לחכות לפני שיצא לטיסה נוספת לאחר תסחיף ריאתי. עם זאת, הסיכון ללקות בתסחיף ריאתי שוב תלוי בגורמים רבים. לכן צריך א הרופא התייעץ שיכולים להעריך את הסיכון לפקקת בהתבסס על סוג תסחיף ריאתי, מצבו הנוכחי של המטופל, מחלות קודמות ומשך הטיסה ולייעץ בהתאם.
עם זאת, באופן עקרוני יש לנסות לשמור על הסיכון לתסחיף ריאתי חדש נמוך ככל האפשר מכיוון שההסתברות לנזק תוצאתי חמור היא גבוהה. במשך תקופות ארוכות לאחר תסחיף ריאתי, יש להקפיד לבחור ביעדי נסיעה בסמיכות יחסית או לנקוט אמצעי זהירות כדי להפחית את הסיכון לפקקת במהלך טיסה. אלה כוללים, למשל, גרבי דחיסה והזרקת הפרין.
תַחֲזִית
הפרוגנוזה של תסחיף ריאתי תלויה בעיקרו בגודל התסחיף ומשך קיומו ובאירועים תספיים חוזרים.
בעזרת טיפול עקבי, ניתן להפחית מאוד את ההסתברות לתסחיף ריאתי חדש. המטרה כאן היא למנוע היווצרות של פקקת.
ללא טיפול נוסף יש סכנה גדולה שהאירוע יחזור על עצמו (הסתברות 30% !!!).
עוד משהו שאולי יעניין אותך: מה הסיכוי לשרוד עם תסחיף ריאתי?
משך השהות בבית החולים
משך השהות בבית החולים תלוי מאוד במצבו של המטופל. אם תסחיף הריאה קטן ומטופל במהירות, בדרך כלל החולים יכולים אחרי כמה ימים הישאר במחלקה הרגילה שתשתחרר הביתה.
לעתים נאלצים חולים שמציבים סכנת חיים על ידי תסחיף ריאתי קשה מספר שבועות לבלות בטיפול נמרץ עד שהם לא נמצאים בסכנה.
לעיתים קרובות, למרות שיפור משמעותי במצבם, חולים כמה ימים לפקח לעזוב בתחנה. הסיבה לכך היא שסיבוכים כמו תסחיף ריאתי מחודש או דלקת ריאות מתרחשים במיוחד בימים הראשונים לאחר תסחיף ריאתי.
משך ההחלמה
משך ההחלמה לאחר תסחיף ריאתי משתנה מאוד ממטופל לחולה. לאחר תסחיף ריאתי קטן וטיפול שהתחיל במהירות, הנפגעים לרוב שוב במצב טוב לאחר מספר ימים, ואילו תסחיפים ריאתיים גדולים עם טיפול מאוחר יכולים לגרום לתסמינים כמו חולשה, עייפות מהירה וקוצר נשימה במשך שבועות לאחר אשפוז או אפילו תסמינים קבועים.
חולים צעירים בדרך כלל מתאוששים מהר יותר מאשר חולים מבוגרים. מצבים קיימים של הלב או הריאות יכולים לעכב את ההחלמה. אם מתרחשים סיבוכים כמו דלקת ריאות או נזק תמידי לב, ההחלמה יכולה גם להימשך זמן משמעותי.
אורך אי כושר לעבודה
כמה זמן אי כושר העבודה נמשך מאוד תלוי בחומרת הסימפטומים, מהלך ההחלמה וסוג העבודה. משך הזמן נקבע בדרך כלל על ידי רופא המשפחה על סמך שלומו של המטופל. במקרה הטוב, זה יכול כבר אחרי מספר ימים לעבוד כדי לחדש. בפרט, פעילויות שאינן מאומצות פיזית אינן דורשות חופשת מחלה ארוכה יותר אם האדם הנוגע בדבר כבר אינו מראה סימפטומים.
תסחיף ריאתי חמור עלול לגרום לחוסר יכולת לעבודה במשך חודשים אחרון ל. אנשים רבים חולים מגלים עייפות מהירה גם שבועות לאחר שהותם בבית החולים, במקרה הפחות טוב, לאחר מאמץ מועט בלבד. במקרה של פעילויות תובעניות, זה יכול להיות שבועות של חוסר יכולת לעבוד. חלק מהמטופלים אף הופכים לחסרי כושר לצמיתות לאחר תסחיף ריאתי קשה, במיוחד אם מתעוררים סיבוכים.
מה הסיכוי לשרוד לאחר תסחיף ריאתי?
סיכויי ההישרדות לאחר תסחיף ריאתי תלויים מאוד באיזה חלק מכלי הדם הריאתי מושפע ואילו סיבוכים מתרחשים. תסחיף הריאה מחולק בעיקרון לארבע דרגות חומרה.
בחומרה I, סיכויי ההישרדות הם הטובים ביותר. בדרך כלל רק סניפים קטנים מושפעים והתסחיף אינו משפיע על תפקוד הלב. חומרת דרגה II מאופיינת באי ספיקת לב ימנית. עורקים גדולים יותר חסומים, מה שיוצר לחץ מוגבר בכלי. מצד שני, החדר הימני צריך לשאוב, מה שמורגש בפונקציה שהשתנה. כאן שיעור ההישרדות הוא למעלה מ- 75%. בדרגת חומרה III, האנשים שנפגעו סובלים מהלם, לחץ הדם יורד והדופק עולה במקביל. מכיוון שאחד העורקים העיקריים בריאות מושפע מהתסחיף, הגוף אינו יכול ליטול מספיק חמצן. פחות מ- 75% מהנפגעים שורדים תסחיף ריאתי זה. דרגת החומרה המסוכנת ביותר היא הרביעית. יש לבצע פעולות החייאה מחדש של אנשים מושפעים כיוון שהלב מפסיק לפעום בגלל מחסור בחמצן.פחות ממחצית מהנפגעים שרדו אירוע זה.
האם תסחיף ריאתי יכול להיות קטלני ובאיזו תדירות זה קורה?
תסחיף ריאתי הוא מצב חמור ורציני ביותר. תלוי בחומרה, עד 50% מהנפגעים מתים. שיעור התמותה גבוה במיוחד כאשר נפגעים ענפים גדולים של כלי הדם הריאיים. אם תסחיף התבסס רק בענפים קטנים יותר, ההישרדות תלויה בתפקוד הלב. אם הלב יכול לפצות על השינויים בכלי הדם, התסחיף מסתיים באופן קטלני בפחות מ- 25% מהמקרים. אם גם הלב מושפע, הוא 25 עד 50%. תסחיפים קטנים מאוד יכולים גם לגרום לקורס כרוני שלרוב לא ניתן להבחין בו במשך שנים. כאן זמני ההישרדות ארוכים משמעותית מאשר עם תסחיף ריאתי חריף.
מהן ההשלכות של תסחיף ריאתי?
ההשלכות המסוכנות ביותר של תסחיף ריאתי מתרחשות כאשר גם הלב מושפע. פעמים רבות פקקת גדולה (קריש דם) חוסמת עורק ריאה. זה לא רק מוביל לכך שהגוף נוטל מעט מדי חמצן. בנוסף, יש לחץ גבוה יותר בכלי הריאה, שכנגדם צריך למחצית לשאוב את המחצית הימנית של הלב.
השילוב של עומס עבודה מוגבר ופחות חמצן יכול לפגוע קשה בשרירי הלב ולהוביל לאי ספיקת לב, שבמקרה הגרוע ביותר יכולה להיות קטלנית. סיבוך נוסף מתרחש כאשר רקמת הריאה אינה מסופקת בדם כראוי (ולכן חומרים מזינים) למשך זמן רב. תת היצע זה ידוע גם כאוטם ריאות. האזורים הנגועים יכולים להיות מודלקים ולגרום למה שמכונה דלקת ריאות באוטם (דלקת ריאות הנגרמת כתוצאה מאוטם ריאתי). בפרט, אם הריאות והלב כבר נחלשים כתוצאה מהתסחיף, דלקת ריאות נוספת יכולה לגרום לתוצאות קטלניות.
תסחיף ריאתי במהלך ההיריון
תסחיף ריאתי הוא אחד הגורמים השכיחים ביותר למוות במהלך ההיריון.
במהלך ההיריון ואחרי הלידה, נשים נמצאות בסיכון מוגבר מאוד לתסחיף ריאתי. הסיבות לכך הן שבתהליך ההריון גוף האישה עובר שינויים קיצוניים.
- מצד אחד הרכב הדם משתנה, מה שמעלה את הסיכון להיווצרות פקקת.
- מצד שני, הרחם המוגדל לוחץ על כלי השדרה בבטן התחתונה ובאגן, שמשנה או מאט את זרימת הדם - זהו גם גורם סיכון לפקקת.
- סיבה נוספת היא שנשים פשוט זזות פחות ושוכבות יותר במהלך ההיריון.
לצורך טיפול מונע, האישה ההרה יכולה להשתמש בנוגדי קרישה (מתן נוגדי קרישה) הפכו. יש להמשיך בכך למשך פרק זמן מסוים לאחר הלידה (6 שבועות אם התרחש תסחיף). אין להשתמש בקוברינים (Marcumar®) כדי לעכב את הקרישת במהלך ההיריון, מכיוון שהם יכולים לחצות את מחסום השליה - כלומר הם גם עוברים את הרחם למחזור הדם של הילד שלא נולד, שם הם יכולים לגרום לנזק התפתחותי.
לאחר שפג תסחיף, בדרך כלל מוזרקים הפרינים לוורידים למשך שבוע. לאחר מכן תוכלו לעבור להפרינים במשקל מולקולרי נמוך, שיש להם את היתרון שניתן יהיה להזריקם תת עורית (לרקמה התת עורית, למשל על הבטן או הישבן).
עם זאת, לא כל אישה צריכה להתייחס להפרינים כעניין עקרוני. חשוב להשתמש בו אצל נשים שמשפחותיהן מכירות פקקת, תסחיפים ומחלות גנטיות העדיפות אותן. זה חיוני גם לנשים שכבר חלו בתסחיף. עליהם גם לשים לב במיוחד לתסמינים האפשריים של תסחיף ריאתי.
קרא עוד בנושא:
- תסחיף ריאתי בהריון
- פקקת בהריון