אורביטופתיה אנדוקרינית
שֵׁם נִרדָף
אופטלמופתיה אנדוקרינית
מבוא
אורביטופתיה אנדוקרינית היא מצב המשפיע על העיניים ועל ארובותיהן (המכונה מסלול). זה שייך לקבוצה של מחלות אוטואימוניות ספציפיות לאיברים. זה כולל את כל המחלות שתוקפות את הגוף ואת אבריו באמצעות תהליכים ותפקודים מכוונים שגויים של מערכת החיסון של עצמו. התקף זה יכול להתרחש על כל הגוף (זה נקרא לא-ספציפי איברים) או שהוא יכול להיות מוגבל לאיברים בודדים או מערכות איברים (כלומר ספציפית לאיברים), כמו שקורה באורבופתיה אנדוקרינית. רוב החולים עם אורביטופתיה אנדוקרינית מפתחים סימפטום זה כחלק מתפקוד לקוי של בלוטת התריס.
באופן כללי ניתן לומר כי הפרעות בבלוטת התריס משפיעות על נשים בתדירות גבוהה הרבה יותר מגברים.
איתור אורביטופתיה אנדוקרינית
מהם הסימפטומים של אורביטופתיה אנדוקרינית?
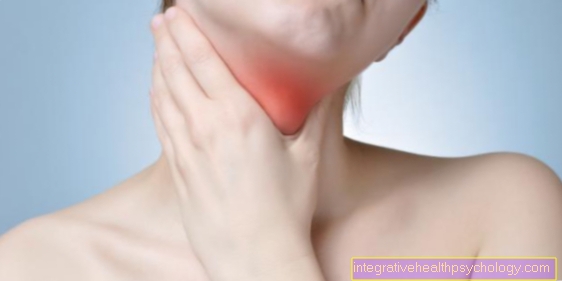
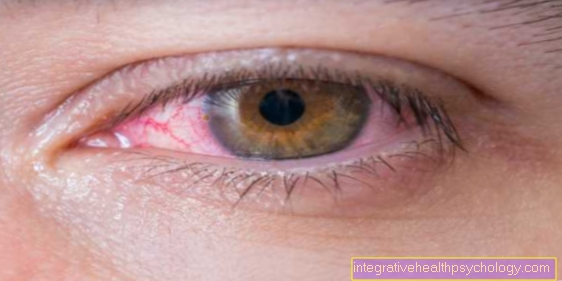
אורביטופתיה אנדוקרינית קלה יחסית ומהירה לזיהוי גם עבור הדיוט הרפואי: עיני החולה הנגוע בולטות מתוך ארובת העין שלהם (בז'רגון טכני זה נקרא exophthalmos) והעפעפיים העליונים נראים נמשכים למעלה (נקראים גם נסיגת עפעפיים), כך העיניים נראות גדולות ולא טבעיות לרווחה. עם זאת, גודל ונפח העיניים עצמם אינם משתנים עם אורביטופתיה אנדוקרינית. ניתן לאתר את השינויים שתוארו גם לשינויים מבניים ונפחיים ברקמת השריר, ברקמת החיבור וברקמת השומן שנמצאת מאחורי העיניים בכל אחד מאיתנו. כשהוא מתגבר ומתנפח, דפוסי העיניים נדחפים קדימה, כביכול, ויוצרים רושם שהם נפוחים בעצמם. אורביטופתיה אנדוקרינית כמעט תמיד מופיעה בשילוב עם תסמינים אחרים. לרוב מדובר בבלוטת תריס מוגדלת (מה שמכונה זפק בלוטת התריס) ולב מירוץ (א טכיקרדיה). שלושת התסמינים הללו מכונים בדרך כלל מה שמכונה "מרסבורג טריאס"יחד והם מופיעים באופן קלאסי במחלת גרייבס. שמו של שליש התסמינים הזה נגזר מי שתיאר זאת לראשונה, הרופא קרל אדולף פון באסובו ממרסבורג, שפרסם אותו באופן מדעי בשנת 1840 תחת שם זה.
אורביטופתיה אנדוקרינית מופיעה לרוב משני הצדדים, אך באופן עקרוני יכולה להופיע רק בעין אחת. ברוב המקרים, שתי העיניים אינן נפגעות באופן חמור באותה מידה (עם זאת, בספרות המומחים חולקים כאן על מצב המחקר).
כיצד מאבחנים אורביטופתיה אנדוקרינית?
האבחנה של אורביטופתיה אנדוקרינית נעשית בעיקר קלינית על ידי הרופא הבודק, מה שאומר שמראה החולה הוא אינדיקציה כה ברורה למחלה, שבדיקות המעבדה למעשה משמשות רק לאישור. אקסופטלמוס (בליטת גלגל העין), בדרך כלל בשילוב עם לב מרוץ ובלוטת התריס מוגדל, אופייני למחלת גרייבס.
אבחנות נוספות כגון בדיקות דם ושיטות הדמיה משמשות לקביעת חומרת המחלה ולהערכת המסלול. ספקטרוסקופיה מגנטית גרעינית (NMR) הוכחה כמתאימה במיוחד. בכל מקרה, יש לשלול כי גידול הממוקם מאחורי העין אחראי לאקסופלטלוס.
אם לא ניתן למצוא מעורבות הורמונאלית בניתוח הדם, זו אינה אורביטופתיה אנדוקרינית. על מנת להיות מסוגלים לתעד את מהלך האורביטופתיה האנדוקרינית באופן אחיד, היא מחולקת לשישה שלבים שונים:
- שלב 1: נסיגת העפעפיים העליונים
- שלב 2: העפעפיים מתנפחים וחלל העיניים הופך דלקתי
- שלב 3: exophthalmos
- שלב 4: שרירי העיניים מוגבלים בניידות שלהם, ראייה כפולה מתרחשת
- שלב 5: הקרנית מראה נזק ראשוני
- שלב 6: דחיסת עצבי הראיה מובילה להידרדרות בראייה, יתכן וגלאוקומה (בַּרקִית)
טפלו באורבופתיה אנדוקרינית
כיצד מטפלים באורבופתיה אנדוקרינית?
לרוע המזל טרם פותח טיפול סיבתי. עם זאת, ניתן לטפל בתסמינים ובכך לעזור למטופל. הקורטיזון הוא הבחירה הראשונה כאן. אם ההשפעה עדיין לא מספיקה, קיימים תכשירים אחרים. על מנת למקסם את יעילות הטיפול, חשוב שיהיה שיתוף פעולה בין תחומי, במיוחד בין המחלקות לרפואה פנימית, הקרנות, רפואת עיניים ומנתחים מומחים.
ביקור בפסיכולוג מתואר גם על ידי המטופל במקרים רבים כקל מאוד והקלה.
למרות כל המאמצים, שיפור בתסמינים ניתן לצערי רק להשיג בכ- 30 אחוז מכלל הנפגעים.אצל 60 אחוז המצב נותר ללא שינוי וב -10 אחוז נרשמת אפילו הידרדרות. האמצעים הטיפוליים נועדו בעיקר להכיל את התהליכים הדלקתיים בארובת העיניים ולמניעת נזק תוצאתי לעיניים.
בשל בליטה מתמדת של העיניים וסגירת העפעפיים לעיתים לא מושלמת, יש צורך לשמור על העיניים לחות באופן מלאכותי על מנת למנוע התייבשות וקרע של הקרנית. טיפות עיניים מיוחדות ומשחות עיניים יכולות לעזור.
בנוסף, יש לטפל בתקלה בבלוטת התריס (אם היא קיימת). עם זאת, בטווח הארוך, טיפול בקורטיזון במינון גבוה טומן בחובו גם סיכונים ותופעות לוואי: עלייה במשקל ושינויים במצב הרוח יכולים להיווצר או כיב בטן).
מחקרים אחרונים מראים כי צריכה קבועה של סלניום יכולה להאט את התקדמות האורביטופתיה האנדוקרינית. עם זאת, זה עדיין לא חלק מהטיפול הסטנדרטי בגרמניה.
מניעה של אורביטופתיה אנדוקרינית
מהם הגורמים לאורביטופתיה אנדוקרינית?
העובדה שעדיין לא ניתן לרופאים לטפל בסיבוב אנדוקריני אנדוקריני נובעת לא מעט מהעובדה כי הסיבות המדויקות למחלה טרם נחקרו במלואה.
ככל הנראה, מחלה אוטואימונית תורשתית גורמת לתאי הגוף עצמו של מערכת החיסון ליצור נוגדנים אוטומטיים כנגד מה שמכונה קולטני תירוטרופין. קולטנים אלה הם "נקודות העגינה" להורמון הגוף עצמו תירוטרופין (TSH בקיצור), שמשתחרר כדי לעורר את בלוטת התריס לצמוח. קולטני תירוטרופין מיוחדים אלה לא נמצאים רק בבלוטת התריס, אלא גם ברקמת ארובת העין, שם הם יכולים גם להגיב עם צמיחה להורמון המשוחרר.
ניתן לראות אורביטופתיה אנדוקרינית אצל כעשרה אחוזים מכלל האנשים עם סוג כלשהו של מחלת בלוטת התריס. בלמעלה מ 90 אחוז זה מופיע בהקשר של מחלת גרייבס ובסביבות 60 אחוז בשילוב עם בלוטת התריס יתר (מה שנקרא יתר של בלוטת התריס).
אורביטופתיה אנדוקרינית לא בהכרח חייבת להופיע במקביל למחלה בבלוטת התריס, ניתן להבחין בה שנים לאחר מכן או הרבה יותר מוקדם. לכן מדענים מניחים כי לאורביטופתיה אנדוקרינית יש את הגורמים שלה מחוץ לבלוטת התריס והיא כפופה לאותם תהליכים אוטואימוניים כמו מחלת גרייבס עצמה.
ידוע כי הן נטייה גנטית והן השפעות סביבתיות רלוונטיות למחלה, שניתן לתאר אותה כמורכבת ביותר. נמצא כי חולים המקבלים טיפול רדיודיודין יכולים לפעמים לפתח אורביטופתיה אנדוקרינית או שאחת שכבר קיימת מחמירה משמעותית במהלכה.
אורביטופתיה אנדוקרינית ודלקת בלוטת התריס של השימוטו (המכונה גם מחלת האשימוטו) מופיעים יחד או לחלוטין ללא מעורבות בבלוטת התריס.
צריכת ניקוטין כבדה משפיעה לרעה הן על חומרת המחלה והן על מהלך קליני שלה.
קורס אורביטופתיה אנדוקרינית
איך עובד אורביטופתיה אנדוקרינית?
המאפיינים הקליניים הקשורים למחלה הם דינאמיים במהלךם ומאופיינים בעיקר ברמות מוגברות של דלקת ובשינוי המבני ברקמה שמאחורי העיניים ושרירי העיניים. אצל חלק מהמטופלים העיניים בולטות כל כך או שהעפעפיים העליונים נמשכים כלפי מעלה עד כדי כך שלא ניתן עוד לסגור את העפעף לחלוטין. במקרים אלה מדברים על לאגופטלמוס. זה בתורו מקדם את התפתחות כיבי הקרנית.
באופן כללי, מהלך האורביטופתיה האנדוקרינית שונה אצל כל מטופל והמחלה לא תמיד פעילה באופן קבוע. מלבד הבעיות הנלוות לאורגניות ופונקציונליות במחלה זו, אין להזניח את ההיבט הקוסמטי. המטופלים חשים לעתים קרובות סטיגמה ונמנעים מחיי היומיום, מה שמוביל לעומס פסיכולוגי חברתי גבוה מאוד על האדם. במהלך הזמן הקים המדע מספר שיטות טיפול הנלחמות בתסמינים ובעיות קליניות של אורביטופתיה אנדוקרינית. עם זאת, עדיין לא ניתן לתקן את הגורמים למחלה. לכן אין כיום טיפול סיבתי.
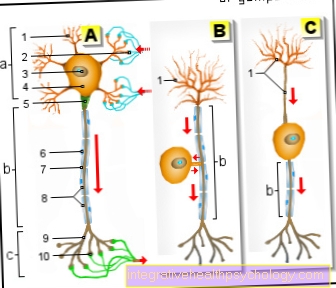
התפתחות אורביטופתיה אנדוקרינית היא תוצאה של תהליכים חיסוניים מורכבים מאוד, ששונו פתולוגית בגוף. אלה מופעלים על ידי מה שמכונה לימפוציטים B ו- לימפוציטים T אוטורקטיביים (תאי דם לבנים), שמבטיחים ייצור מוגבר של נוגדנים. נוגדנים אוטומטיים אלה מכוונים נגד המבנים של קולטני התירוטרופין.
מה שנקרא פיברובלסטים, סוג מיוחד של תא הממוקם ברקמה שמאחורי העיניים, מגיבים חזק מאוד לגירויים דלקתיים. הם גורמים להיווצרות מוגברת של תאי שומן ולעליה בנפח הרקמה.
צריכה מוגזמת של ניקוטין יכולה להיות בעלת אותה השפעה.
כתוצאה מתהליכים דלקתיים אלה המופעלים על ידי מערכת החיסון של הגוף עצמו, כל הרקמה שמאחורי העיניים מתנפחת יותר ויותר, מכיוון שאין לאן ללכת, דוחף את גלגל העין הלאה והלאה קדימה. מתפתח אקופתלמוס (בליטת גלגל העין). עקב מתיחת יתר קבועה, שרירי העיניים מאבדים גם הם כוח ויציבות והחולים סובלים מראייה כפולה כתוצאה מכך. תסמין קלאסי נוסף הוא צמיחה מפוזרת של רקמות שומן באזור העיניים, המכונה גם ליפומטוזיס.